Se presenta un caso clínico de una paciente con agenesia del cóndilo izquierdo, tratada durante 4 años con aparatología Ortopédica Funcional (posicionador mandibular Quirós-Crespo) observándose una disminución de la asimetría y un crecimiento importante a nivel de la zona de la agenesia el cual podríamos llamar un "cóndilo compensatorio".
Palabras clave: agenesia de cóndilo, cóndilo compensatorio, ortopedia funcional, ortodoncia.
A clinical case of a patient is presented with agenesis of the left condyle, tried during 4 years with Functional Orthopedic Appliance (Quirós - Crespo Mandibular positioner) being observed a decrease of the asymmetry and an important growth at level of the area of the agenesis which we could call a "compensatory condyle".
Caso clínico de um paciente é apresentado com agenesia do condilo esquerdo, tratou durante 4 anos com Aparellos Ortopédico Funcional (Quirós - Crespo posicionador Mandibular) o ser observou uma diminuição da assimetria e um crescimento importante a nível da área do agenesia que nós poderíamos chamar um "condilo compensatório".
La agenesia del cóndilo ha sido descrita en la literatura como un factor asociado a otros tipos de problemas generalmente a síndromes en los cuales se encuentre afectado el desarrollo del 1º y 2º arcos branquiales.
La asociación mayormente encontrada en la literatura, ha sido con el síndrome otocefálico congénito, conocido también como "Síndrome del primer y segundo arco branquial" , "Dysostosis otomandibularis"o "Dysplasia auriculo-braquigénica" siendo descrita por primera vez en 1846 por Thomson y posteriormente por Francheschetti en 1940. sin embargo la denominación que mas se asocia al problema es la de "Microsomía cráneo facial",propuesta por Gorlin y Pindborg en 1964, pudiendo presentarse unilateral o bilateral, estando caracterizada por varios grados de hipoplasia que pueden afectar el complejo temporomandibular y pterigomandibular1.
En general, la microsomía hemifacial se presenta esporádicamente (al azar), pero se cree que en algunas familias es hereditaria. Esto se debe a la gran cantidad de casos familiares (casos que se presentan más de una vez en una familia) registrados. Se han observado los siguientes patrones de herencia2:
Autosómico dominante significa que se necesita un gen para que el trastorno se manifieste, y el gen se transmite del padre o la madre al hijo con un riesgo del 50 por ciento en cada embarazo. Afecta a ambos sexos en igual proporción y la variabilidad de expresión del gen es muy grande. En otras palabras, es posible que cualquiera de los padres desconozca que tiene un signo leve de microsomía hemifacial como por ejemplo, turgencia preauricular (turgencias cutáneas en la región auditiva), sin embargo, el niño se verá afectado en un grado mayor. Es probable que la familia no acuda al genetista sino hasta que nace un bebé con un trastorno grave. En general, es en ese momento cuando se descubren otros familiares con una manifestación leve del gen, lo que confirma la herencia autosómica dominante.
Autosómico recesivo significa que se necesitan dos copias del gen para que el trastorno se manifieste, una heredada del padre y otra de la madre, que son portadores. Los padres portadores tienen un 25 por ciento (una en cuatro) de probabilidades en cada embarazo de tener un hijo con microsomía hemifacial. Aquí también ambos sexos se ven afectados en igual proporción.
La expresión herencia multifactorial significa que el defecto congénito puede ser provocado por diversos factores, que generalmente son tanto genéticos como ambientales. En lo que respecta a los rasgos hereditarios multifactoriales, a menudo el sexo masculino suele verse afectado con una frecuencia levemente mayor que el femenino. Parece haber un "umbral de expresión" diferente, lo que significa que un sexo tiene mayores probabilidades que el otro de manifestar este problema.
El grado de afección de la malformación puede ir desde una pequeña afección del hueso temporal o del cóndilo mandibular, hasta casos severos con fisura orbital.
Los primeros hallazgos de reportes de esta afección se encontraron en tabloides escritos por los caldeos en Mesopotamia en el año 2000 a.c. Bartholinus en 1654 reporta un caso de un niño con ausencia del conducto auditivo externo.
Para diagnosticar la microsomía hemifacial se realiza un estudio exhaustivo de los antecedentes médicos familiares y un examen físico completo realizado por un equipo multidisciplinario. Que puede estar formado por:
Debido a que el espectro de gravedad es muy amplio, es importante la incorporación de un genetista experimentado y capacitado en el diagnóstico de anomalías craneofaciales al equipo de trabajo. También deben realizarse radiografías de la cara y tomografías computarizadas para obtener un diagnóstico más preciso.
Los exámenes de diagnóstico a realizarse para confirmar la microsomía hemifacial pueden incluir:
Hasta la fecha, no ha sido definido claramente un componente de trasmisión genética, solo unos pocos estudios han asociado las características hereditarias con deformidades auriculares, lo mas comúnmente aceptado son los factores que afectan al embrión intrauterinamente entre en 1º y el 7º mes.
Los defectos vasculares de la arteria stapedial pueden afectar el desarrollo del 1º y 2º arco branquial. La arteria stapedial es una vascularización temporal que alimenta al primordio del 1º y 2º arcos branquiales, aparece como una colateral de la arteria hioides y anastomosis con la arteria faríngea, la cual es reemplazada por el sistema de la carótida externa.
La microsomía cráneo-facial se manifiesta mayoritariamente por hipoplasia auricular, mandibular y maxilar, pero en casos graves puede afectar todas las estructuras que se derivan del 1º y 2º arcos branquiales; condocráneo, temporal y otros huesos de la cara, algunos lo describen como el efecto dominó en los huesos craneofaciales.
La mandíbula es la más comúnmente afectada, la rama es corta o esta ausente y el cuerpo se curva hacia arriba, la barbilla se desvía hacia el lado afectado y el lado opuesto de la mandíbula se observa aplanado. Las variaciones de rama y cóndilo pueden ir desde la hipoplasia minimal del cóndilo hasta la ausencia completa o agenesia de la rama, la relación espacial se ve afectada por distorsión o deformación de las partes involucradas en la deficiencia.
La articulación temporo-mandibular es la articulación del cóndilo mandibular con la fosa glenoidea del hueso temporal, es una articulación de tipo diartroidal con características únicas diferentes a otras articulaciones del sistema músculo-esqueletal humano, las superficies de la articulación temporo-mandibular están cubiertas por fibrocartílagos como cartílagos hialinos, la articulación como ya la mencionamos es diartoidal, con un disco biconcavo que divide la articulación dentro de los compartimientos superior e inferior, el disco de tejido conectivo fibroso, se mantiene en su posición gracias a la presencia de ligamentos que están unidos a la cabeza del cóndilo lateralmente, el disco también se relaciona anteriormente con el músculo pterigoideo lateral el cual esta unido al cuello del condilo, el tejido retrodistal es un tejido neurovascularmente rico, que nutre a las inserciones del disco con el tubérculo posterior del hueso temporal.
La expresión de patología de la articulación temporo-mandibular, puede ser ligera, y puede ser vista en pacientes con síndrome de Treacher collins, Síndrome de Goldenhar, Síndrome de Pierre Robin y en síndrome de Cruzon en estos el cóndilo en la cavidad glenoidea, pueden verse restringidas en sus movimientos del complejo disco cóndilo, la articulación puede estar severamente desplazada o totalmente ausente, como se ve en algunos pacientes con microsomía craneofacial unilateral, la presentación morfológica de la articulación temporomandibular es uno de los parámetros en los que están basadas las clasificaciones de severidad de microsomía craneofacial3,4.
Pruzansky la clasifica en:
Grado I.- Hipoplasia minimal o ligera
Grado II.- Cóndilo y rama pequeños, cabeza del cóndilo aplanada, ausencia de cavidad glenoidea y el proceso coronoides puede estar ausente
Grado III.- La rama se ve reducida a una lámina delgada de hueso.
Kaban, Moses y Mulliken modificaron la clasificación de Pruzansky y la dividieron en:
Tipo I: Rama y cuerpo hipolásicos, pero relación normal con la articulación temporomandibular
Tipo II-a: Volumen de cuerpo y ram reducidos y ausencia de apófisis coronoides, pero buena relación espacial respecto a la ATM
Tipo II-b: Similar a la anterior pero en la relación con la ATM está en pseudo-articulación y desplazada medialmente.
Tipo III: Ausencia de la rama y de la ATM.
Las técnicas recomendadas para el tratamiento de la agenesia del cóndilo giran en su mayoría alrededor de las alternativas quirúrgicas, "La mayoría de los autores recomiendan la cirugía temprana a partir de los 3 años de edad, siendo los objetivos restablecer un centro de crecimiento condilar que facilite el normal desarrollo óseo facial, restablecer la simetría facial, y reparar las deformidades faciales"5. Varios tejidos autólogos han sido empleados para la reconstrucción del cóndilo mandibular. Entre ellos los más populares han sido el esternoclavicular y el costocondral. El injerto es posteriormente fijado mediante miniplacas y tornillos bicorticales de titanio a la mandíbula. Uno de los problemas es el crecimiento impredecible del injerto, habiéndose descrito casos de hipercrecimiento tanto en niños como en pacientes durante la pubertad6,7.
El injerto esternoclavicular es la articulación que más asemeja el crecimiento a la ATM (el costocondral histológicamente se parece más al cartílago de crecimiento de las epífisis de los huesos largos), debiendo obtenerse solo la mitad superior de la clavícula (salvo en menores de 5 años en que se toma entera), la cual se coloca lateral, posterior o medial a la rama ascendente mandibular. El mayor inconveniente que se encuentra en esta técnica es que es más difícil de obtener y de adaptar el hueso para el injerto, y el elevado riesgo de fractura clavicular y neumotórax.
Las tendencias mas recientes describen técnicas quirúrgicas orientadas al tratamiento mediante la distracción osteogénica8, con aditamentos desarrollados específicamente para este propósito como los descritos por Fuente del Campo y colaboradores9 y sistemas más modernos, prácticos y estéticos como los desarrollados por los Cirujanos Cesar Guerrero y William Bell, que permiten preservar completa la dentición del paciente y evitan la necesidad de reintervención para remover los tornillos10 y con técnicas como las descritas Mc Carthy y colaboradores realizando distracción por sectores, combinado con tratamiento ortodoncico y expansión palatina para coordinar las arcadas dentarias11.
Molina y Ortiz reportan el tratamiento quirúrgico por distracción osteogénica con buenos resultados en tamaño y forma de la mandíbula con expansión adaptativa de piel, músculos, vasos y nervios en períodos de 8 a 12 semanas12.
Según Stucki y Mc Cormic, el concepto de remodelado óseo funcional es factible de ser aplicado a la reconstrucción de la ATM utilizando distracción osteogénica, se creara nuevo hueso segmentando la porción que fungira como cóndilo y transportándolo mediante fijación externa para estimular la formación de nuevo hueso y tejidos blandos, obteniendo de esta forma una reconstrucción de la ATM con correcciones de la asimetría facial13
En relación a la utilización de aparatos de ortopedia maxilar en el tratamiento de la microsomía hemifacial solo se encontró un reporte de un estudio realizado por Sarnas K, Pancherz y colaboradores14 en un paciente, con una afección moderada de desviación lateromandibular e inclinación del plano oclusal, pero con presencia de ambos cóndilos.
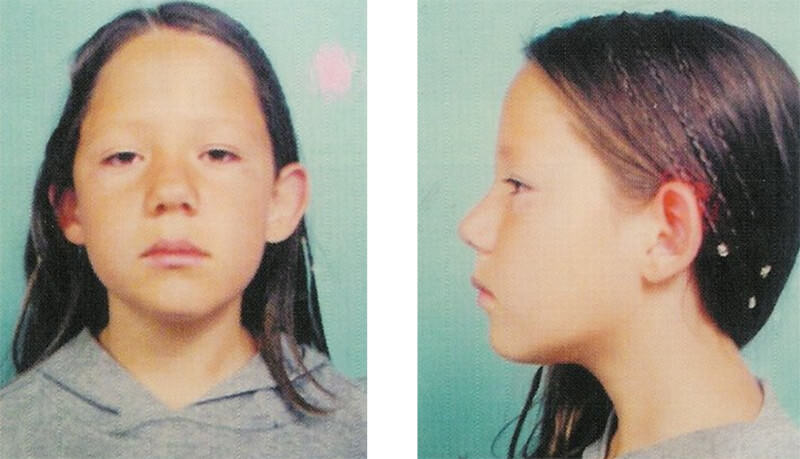
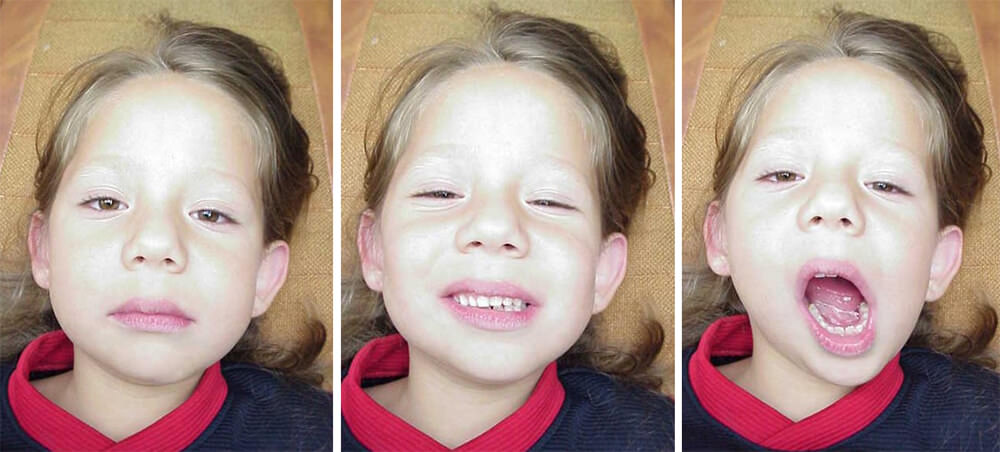
La ausencia congénita de cóndilos es poco frecuente, generalmente está asociada a casos de microsomia hemifacial el siguiente caso presenta una niña de 5 años de edad, con ausencia congénita del cóndilo izquierdo, quien no reporta la presencia de la lesión en ningún otro familiar, se le había presentado como alternativa para corrección de la desviación lateral de la mandíbula a la apertura realizarle una cirugía mediante la cual se colocaría un implante costocondral de la niña implantado en la región condilar para suplir al cóndilo faltante. Fue referida a interconsulta desde la Universidad de los Andes en el estado Mérida, Venezuela, en busca de una alternativa distinta a la quirurgica ofrecida, debido a la corta edad de la paciente, al ser examinada se observo una franca desviación de la mandíbula hacia la izquierda en apertura.
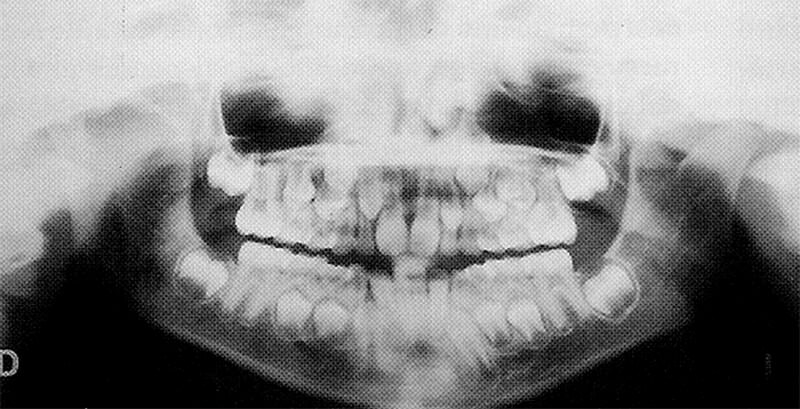
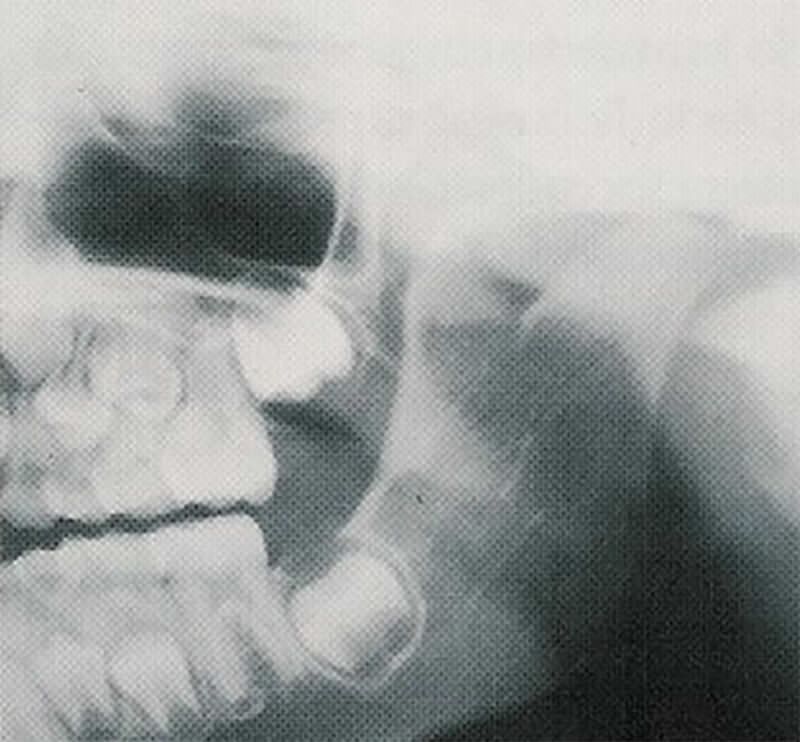
Fue evaluada radiográficamente, con radiografías panorámica, cefálica postero - anterior y de ATM, corroborándose la ausencia congénita del cóndilo izquierdo.
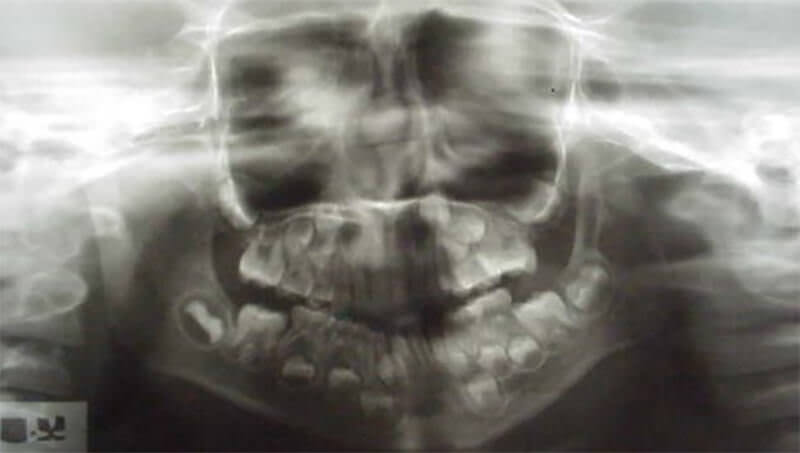
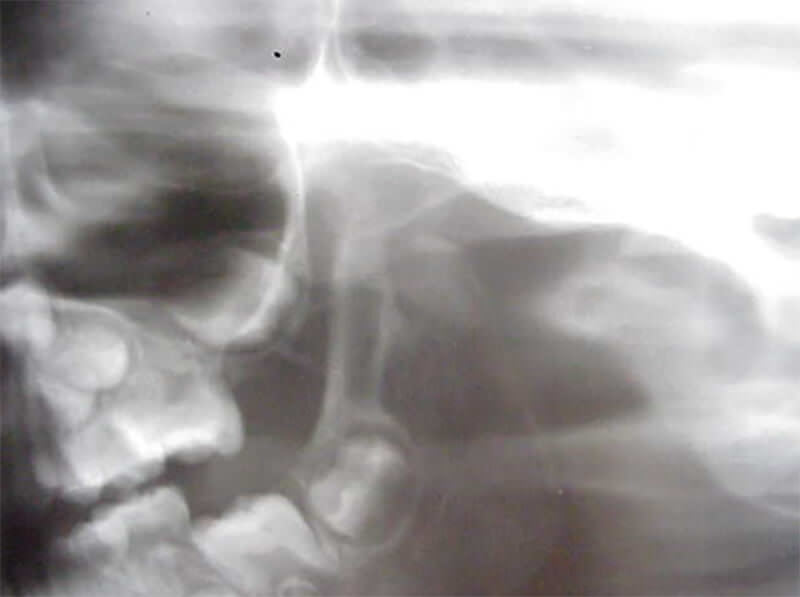
Se decidió tratar a la paciente mediante el uso de un aparato de ortopedia maxilar, el posicionador mandibular activo Quirós Crespo15,16,17,18, el cual facilita los movimientos laterales por los resortes dorsales internos que confieren a este aparato las características necesarias para el tratamiento adecuado a este caso.
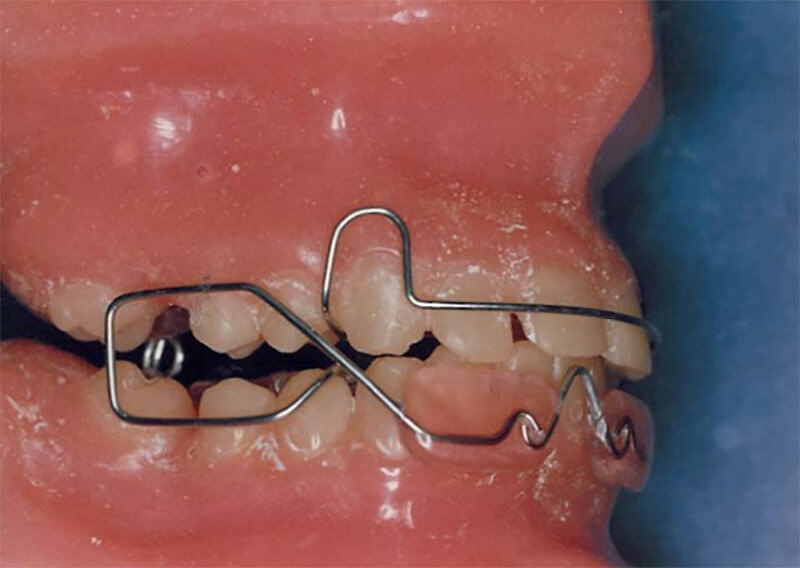
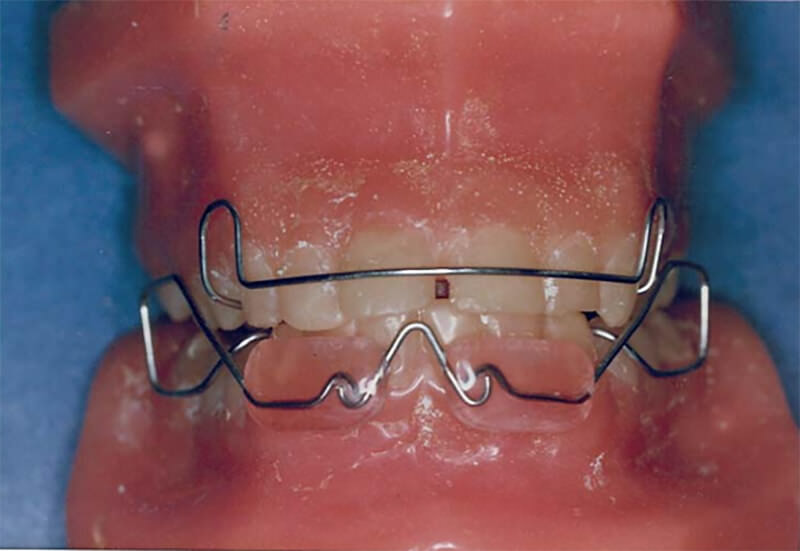
Se recomendó el uso diario del aparato durante 3 horas diurnas y por la noche, acompañado de una serie de ejercicios frente a un espejo con una guía para controlar la desviación en apertura, como guía se utilizo un lápiz de escribir sin punta y con la goma de borrar hacia arriba, apoyado por sobre la nariz, se indico realizar los ejercicios de apertura durante cinco sesiones diarias de tres minutos cada una, tratando la paciente de desviar lo menos posible, al cabo del primer mes se aumento el tiempo de uso diurno del aparato, incrementándose en una hora mensual, por lo que al cabo de seis meses el tiempo de uso real del aparato era de aprox. 18 horas diarias.
Al evaluar el progreso del tratamiento pudo observarse una franca disminución en la desviación producida en la apertura., continuándose con el uso casi permanente del aparato funcional durante seis meses mas, luego de un año se suspendió su uso por un mes, permaneciendo estable la disminución de la desviación a la apertura.
A partir de ese momento se recomendó continuar con el uso del aparato durante las tardes, luego de salir de clases y por la noche, la paciente utilizó el aparato durante dos años más, al revaluarle se observó que realizaba movimientos de apertura y cierre con una desviación muy discreta de la mandíbula hacia el lado de la ausencia, en ese momento se procedió a realizar la evaluación radiográfica, en la cual se pudo, observar un crecimiento compensatorio de hueso en la zona condilar, muy por encima del tamaño de la apófisis coronoides emulando a lo que podríamos llamar "un cóndilo compensatorio".