La enfermedad de Kawasaki (EK) fue descrita por primera vez en Japón por Tomisaku Kawasaki en 1967, con el nombre de “Síndrome Mucocutáneo Ganglionar”. Se trata de una cardiopatía adquirida de la infancia, caracterizadas por vasculitis sistémica febril de los vasos sanguíneos pequeños y medianos, y cuya complicación más frecuente es aneurisma coronario. Es un padecimiento autolimitado y de etiología desconocida. Se observa sobre todo en lactantes y niños menores de 5 años de edad, y su diagnóstico se basa fundamentalmente en criterios clínicos. En su fase aguda, la enfermedad presenta signos y síntomas característicos en la cavidad oral, por lo que el Estomatólogo Pediatra puede ser el primero en reconocer la condición, y así canalizar al paciente a atención médica especializada. El propósito del presente reporte es dar a conocer las características clínicas y el manejo estomatológico de un paciente pediátrico con esta enfermedad.
Palabras clave: Enfermedad de Kawasaki, Estomatología Pediátrica, Manejo Estomatológico, Profilaxis Antibiótica.
The Kawasaki disease (KD) was first described in Japan by Tomisaku Kawasaki in 1967, with the name of "Mucocutaneous Lymph Node Syndrome". This is an acquired heart disease in children, characterized by systemic vasculitis, afebrile of small and medium-sized blood vessels, and whose most frequent complication is coronary aneurysm. It is a self-limiting condition and of unknown etiology. Is seen mostly in infants and children younger than 5 years of age, and its diagnosis is mainly based on clinical criteria. In the acute phase, the disease presents characteristic signs and symptoms in the oral cavity, so that the dentist may be the first to recognize the condition, and channel the patient to specialized medical care. The purpose of this report is to present the clinical characteristics and dental management of a pediatric patient with this disease.
Key words: Kawasaki Disease, Pediatric Dentistry, Stomatologic Management, Antibiotic Prophylaxis.
Especialista en Estomatología Pediátrica, Maestro en Educación, Coordinador del Posgrado en Estomatología Pediátrica, Facultad de Estomatología, Universidad Autónoma de San Luis Potosí, México.
Alumna del Posgrado en Estomatología Pediátrica, Facultad de Estomatología, Universidad Autónoma de San Luis Potosí, México.
Especialista en Estomatología Pediátrica, Catedrático del Posgrado en Estomatología Pediátrica, Facultad de Estomatología, Universidad Autónoma de San Luis Potosí, México.
Especialista en Estomatología Pediátrica, Maestría en Investigación Clínica, Catedrático del Posgrado en Estomatología Pediátrica, Facultad de Estomatología, Universidad Autónoma de San Luis Potosí, México.
Doctorado en Ciencias, Catedrático del Posgrado en Estomatología Pediátrica, Facultad de Estomatología, Universidad Autónoma de San Luis Potosí, México.
Doctorado Ciencias, Catedrático del Posgrado en Estomatología Pediátrica, Facultad de Estomatología, Universidad Autónoma de San Luis Potosí, México.
La enfermedad de Kawasaki (EK) es un desorden cardiovascular una cardiopatía adquirida poco común, en el que ocurre una reacción exagerada a los procesos infecciosos iniciales, lo que produce inflamación de los vasos sanguíneos de pequeño y mediano calibre. Los primeros casos fueron descritos primeramente en Japón en 1967 y la condición fue bautizada como “Síndrome Mucocutáneo Ganglionar”. Si no se trata oportunamente, la EK puede derivar en aneurismas y debilitamiento de las arterias coronarias, infarto de miocardio y muerte súbita.(1) Esta condición ha sido definida como una vasculitis sistémica aguda autolimitada, que se manifiesta por aneurisma coronario, isquemia e infarto del miocardio.(2) Representa la vasculitis de mayor prevalencia y constituye la causa más común de enfermedad coronaria adquirida durante la primera infancia, especialmente en países desarrollados por ejemplo, Estados Unidos, Japón o el Reino Unido.(3)Debido al severo compromiso al sistema cardiovascular en el niño causado por la EK, es necesario establecer su diagnóstico en forma precoz. (2)
Aunque no tiene predilección por raza, es más común en niños varones (1.5:1). El 80% de los casos ocurre en niños entre los 2 y los 5 años de edad, y más de la mitad se presenta en menores de 3 años; es muy rara en menores de tres meses y en mayores de ocho años de edad. (4) La etiología de la EK es desconocida, pero se cree que existe una activación del sistema inmunológico por algún microorganismo infeccioso, viral o bacteriano, en un huésped genéticamente susceptible. El diagnóstico puede ser difícil y depende en gran medida de experiencia y conocimiento, por parte del clínico de las manifestaciones clínicas de la enfermedad. De acuerdo a la Academia Americana de Pediatría (5) los criterios diagnósticos de EK son: 1) Fiebre persistente de al menos 5 días de duración y presencia de al menos 4 de los criterios principales. 2) Hiperemia conjuntival bilateral bulbar sin exudados. 3) Cambios en labios y en cavidad oral como lengua “aframbuesada”, eritema, sequedad y agrietamiento de los labios. 4) Exantema polimorfo en tronco y extremidades 5) Cambios en las extremidades (Agudos: eritema de palmas y plantas; edema de pies y manos. Subagudos: descamación periungueal de dedos de las manos y pies en la 2ª y 3ª semanas).
6) Linfadenopatía cervical (>1.5cm de diámetro) generalmente unilateral.
Se reconocen tres fases evolutivas: Aguda (primeros 10 días), subaguda (del día 11 al 25) y convalecencia (hasta 60 días).
Los signos y síntomas orales de la enfermedad ocurren durante la fase aguda (6) (2).
El diagnóstico diferencial se realiza principalmente con otras enfermedades exantemáticas de la infancia, como las causadas por estafilococos o streptococos, sarampión, escarlatina, síndrome de piel escaldada, leptospirosis, artritis reumatoide juvenil y síndrome de Stevens-Johnson (7) (8).
Los niños con la enfermedad de Kawasaki necesitan tratamiento hospitalario inmediato para prevenir el daño a las arterias coronarias. El tratamiento estándar para esta enfermedad es la gammaglobulina intravenosa en dosis altas, junto con ácido acetil salicílico (9), se han empleado también corticoesteroides, antibióticos y anticoagulantes. En ocasiones, se requiere de la reparación quirúrgica de las malformaciones cardiacas. El pronóstico para la mayoría de los niños afectados es favorable, especialmente para quienes no presentan afectación coronaria. Los pacientes se pueden recuperar por completo cuando la enfermedad se detecta y se trata a tiempo. Aproximadamente 1 de cada 100 pacientes muere por problemas cardíacos asociados. Los niños con EK, deben realizarse una ecocardiografía cada uno o dos años (10) (11).
Los propósitos del presente reporte son dar a conocer las manifestaciones orales de la enfermedad de Kawasaki que el Estomatólogo Pediatra debe considerar durante el proceso diagnóstico de la enfermedad; las precauciones que deben tomarse antes y durante el tratamiento odontológico en niños afectados debido principalmente a las complicaciones cardiacas; y finalmente, describir detalladamente el manejo médico y estomatológico proporcionado a una paciente pediátrica con esta grave enfermedad.
Historia médica. Una paciente femenina de 4.1 años de edad acudió con sus padres al posgrado a la clínica del Posgrado en Estomatología Pediátrica (Facultad de Estomatología Pediátrica, Universidad Autónoma de San Luis Potosí, México) en septiembre de 2017, por presentar múltiples lesiones cariosas con procesos infecciosos periapicales.
Un año antes, la paciente fue ingresada a un hospital regional por presentar fiebre persistente de 38.5°C en promedio, de 5 días de evolución, y aparición de eritema en cuello, extremidades y tronco, región perianal, inguinal, descamación en la piel, además de manifestaciones orales con lengua hipertrófica y papilas eritematosas. Por datos clínicos se indica ecocardiograma, confirmando diagnóstico de EK con presencia de aneurismas coronarios bilaterales; otros estudios complementarios fueron la toma de estudios de laboratorio como Biometría hemática, Química sanguínea, Electrolitos séricos, VSG y PCR, así como también, radiografía de tórax. La paciente fue tratada con ácido acetil salicílico e inmunoglobulina y se la da de alta 3 días después con citas de control por el cardiólogo pediatra.
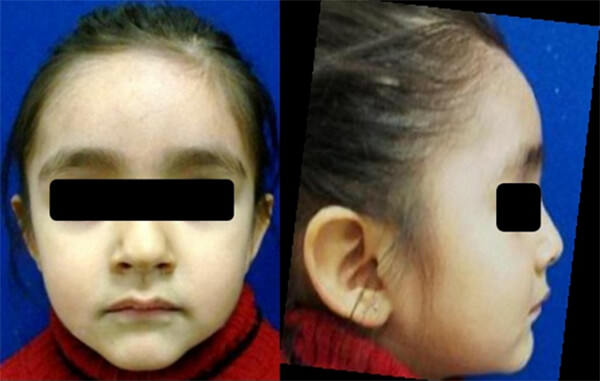
Como secuela de la enfermedad, la paciente presenta aneurismas coronarios bilaterales y se encuentra bajo vigilancia médica por el Cardiólogo Pediatra, bajo un régimen farmacológico de Aspirina y Ranitidina. Actualmente su peso es de 13.200kg y mide 94cm (ambos datos dentro del percentil 50 para la población infantil mexicana). La exploración extraoral, no reportó datos de anormalidad (Figura 1).
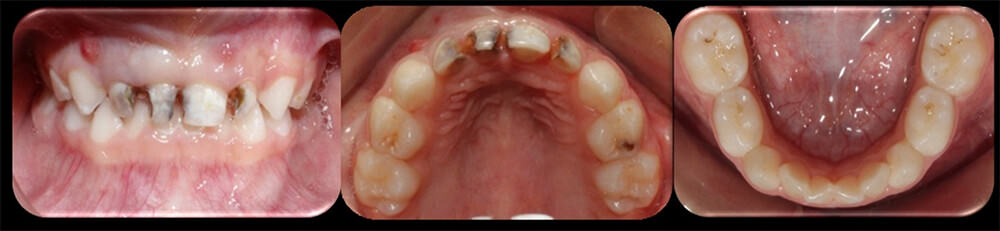
Examinación intraoral. Se observó dentición decidua completa con lesiones cariosas de diversos grados. Presencia de fístulas abscedosas en la región anterosuperior, y cavidades cariosas en todos los molares primarios. Pobre higiene oral, con gran cantidad de biofilm y manchas blancas en el esmalte generalizadas. Plano terminal recto bilateral, relación canina Clase I, ausencia de espacios interdentales en la arcada superior y apiñamiento grave inferior (Figura 2).
Manejo estomatológico. Se interconsulta con el Cardiólogo Pediatra, quien no indica la administración de profilaxis antibiótica. Otras recomendaciones fueron: suspender la aspirina 72 horas antes de cualquier procedimiento dental invasivo y reiniciar al día siguiente, si no tiene sangrado post-operatorio; en caso contrario reiniciarse 48-72 horas posteriores al procedimiento dental. Asimismo, vigilancia cuidadosa de cianosis, dificultad respiratoria y dolor torácico durante el tratamiento estomatológico.
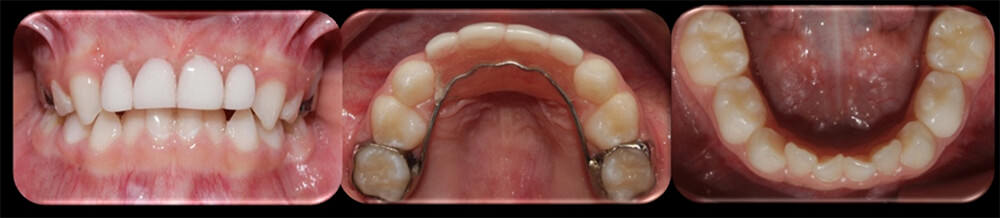
El tratamiento estomatológico consistió en la rehabilitación de los órganos dentarios afectados bajo anestesia local infiltrativa –lidocaína con epinefrina–. Este tratamiento consistió en profilaxis completa, resinas en los molares, exodoncia de los 4 incisivos superiores y colocación de mantenedor de un espacio estético fijo (Figura 3). La cooperación de la paciente (Frankel IV) y sus padres fue excelente y no se presentó complicación alguna durante las citas de tratamiento. La paciente y sus padres fueron instruidos en la práctica de higiene oral exhaustiva y se programaron citas de control cada 2 meses.
De acuerdo a la Asociación Americana de Odontología Pediátrica, la atención dental que se brinda a los niños con necesidades médicas especiales debe incluir un cuidado oral tanto preventivo como curativo de calidad óptima. Los servicios proporcionados a estos pacientes deben considerar cuidadosamente el empleo de la sedación consciente o anestesia general, en instalaciones hospitalarias adecuadas, con los objetivos de eliminar el dolor, procesos infecciosos o enfermedad local, y restaurar la forma, función y estética de la dentición y el complejo orofacial (12). Así, una de las principales tareas del Estomatólogo Pediatra consiste en colaborar con el diagnóstico temprano, a través del reconocimiento de las características de aquellas enfermedades sistémicas, que ponen en riesgo la vida del paciente pediátrico, como es la EK (6).
Como ya fue mencionado, la EK se manifiesta con alteraciones cardiacas que deben ser seriamente tomadas en cuenta por el Estomatólogo Pediatra, y, por lo mismo, mantener una estrecha comunicación con el Cardiólogo Pediatra para lograr un manejo dental integral seguro en el niño afectado. Hay dos aspectos esenciales que deben ser revisados cuando se planea el tratamiento odontológico de un niño con EK (6) (2). El primero es la necesidad de profilaxis antibiótica para evitar endocarditis bacteriana; y el segundo, es el uso cuidadoso de los anestésicos locales. Revisemos cada uno de ellos:
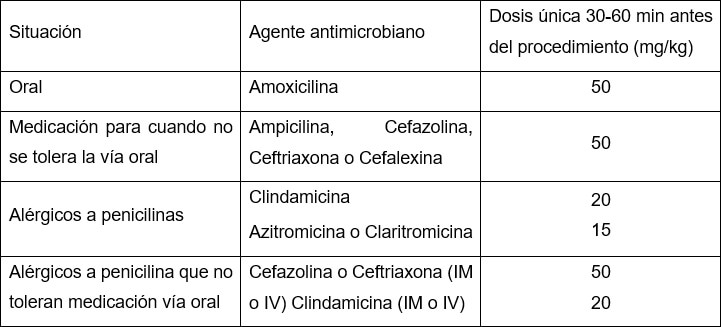
Profilaxis antibiótica. La endocarditis infecciosa es una enfermedad seria asociada con morbilidad y mortalidad significativas. Se puede prevenir con la apropiada administración de antibióticos antes de procedimientos odontológicos invasivos que produzcan bacteriemias significativas. La profilaxis para procedimientos dentales es razonable sólo para pacientes con condiciones cardiacas de alto riesgo (13). El régimen antibiótico utiliza fármacos antimicrobianos con el espectro adecuado, y consiste en una única dosis administrada 30 a 60 minutos antes de iniciar el procedimiento dental, sin necesidad de una segunda dosis (14) (15). Los siguientes son los regímenes recomendados, dependiendo de las necesidades de cada paciente individual (tabla 1):
Anestésicos locales. Aunque algunos autores sugieren el empleo rutinario de anestesia general en estos pacientes, el uso de los anestésicos locales no está contraindicado, sobre todo para procedimientos breves. Se ha recomendado el uso de soluciones anestésicas sin vasoconstrictor; sin embargo se pueden emplear anestésicos locales con vasoconstrictor, en dosis apropiadas y cuidadosamente calculadas de acuerdo a la edad y peso del niño, siempre y cuando la condición cardiovascular del paciente esté medicamente controlada. Al igual que el caso reportado aquí, Figueiredo y col. también trataron con anestesia local y vasoconstrictor a un niño de 12 años de edad con EK que requirió la exodoncia de múltiples dientes primarios retenidos (2).
Otras recomendaciones que deben ser consideradas por el Estomatólogo Pediatra durante la elaboración del plan de tratamiento para pacientes con EK son:
Aunque en la mayoría de los casos, los pacientes que se presentan al consultorio dental ya han sido diagnosticados con la EK y se encuentran bajo tratamiento y control, es posible que la cardiopatía adquirida no haya sido aún diagnosticada. Por ello, es de suma importancia que durante la anamnesis y la exploración física, el Estomatólogo Pediatra sea capaz de identificar los signos y síntomas propios de la EK. En caso de sospecha de la enfermedad, es necesario remitir al paciente lo más pronto posible con el Cardiólogo Pediatra para recibir tratamiento oportuno y evitar secuelas cardiacas de la enfermedad, ya que estas condiciones influyen en el manejo médico-dental de los pacientes con esta enfermedad y recordar que debemos individualizar cada caso y analizar las características de cada paciente en particular.