Introducción. Dentro de las maloclusiones menos conocidas y con grandes consecuencias para la integridad del aparato estomatognático, se encuentra la mordida profunda, caracterizada por el excesivo sobrepase vertical de los incisivos. Objetivo. Determinar las características clínicas, bucales y faciales, asociadas a la mordida profunda en escolares de 8 a 12 años del área de salud Cerro. Diseño metodológico. Se realizó un estudio descriptivo transversal en 32 escolares de 8 a 12 años con mordida profunda, en el periodo comprendido entre mayo de 2019 y enero de 2020. Se tomaron como criterios de inclusión el consentimiento informado de los padres, presentar los cuatro incisivos centrales permanentes brotados y no haber recibido tratamiento ortodóncico. Se estudiaron las variables edad, sexo, magnitud de la mordida profunda, clasificación sindrómica de Moyer, disfunciones neuromusculares y tipo facial, mediante una planilla de recogida de datos confeccionada por la autora. Se empleó el porcentaje como medida resumen. Resultados. Los varones fueron los más representados, con el 53.1%, y la edad de 8 años constituyó el 28.6%. El 50.4% de los sujetos con mordida profunda presentó sobrepase de 4 a 4.9mm, mientras el 81.3% fueron síndromes de clase I, así como el 73% de los afectados resultaron ser mesoprosopos. La disfunción más frecuente fue la masticatoria, con el 40.9%. Conclusiones. La mordida profunda es una entidad poco conocida en la población pero que debe ser detectada oportunamente para minimizar sus efectos adversos sobre el sistema estomatognático.
Palabras clave: mordida profunda, sobremordida, disfunción masticatoria.
Introduction: among the malocclusion less known with relevant consecuences for estomatognatic system integrity, it’s found deep bite, characterized by excessive vertical overbite of incisors. Objective: to determine clinical, oral and facial characteristics related to deep bite in 8 – 12 years old subjects from Cerro healthy area. Method: a descriptive cross – sectional study was carried out in 32 subjects aged 8 – 12 years, since May 2019 to January 2020. Inclusion criteria considered were informed consent of minor tutors, presence of four permanent central incisors eruptioned, and not having received any orthodontic treatment. The variables that were studied including age, sex, deep bite magnitude, Moyer’s syndrome classification, facial type and presence of neuromuscular dysfunction. A data sheet was designed by the author to collect all information of each patient. Results: males were most represented, with 53,1%, and 28,6% of them was 8 years. More than a half of subjects, 50,4%, had 4 – 4,9 mm as magnitude of overbite. Class I syndrome was represented by 81,3%, and 73% of all individuals were mesoprosope. The chewing dysfunction was the most frequent, above 40,9%. Conclusions: deep bite is a little known entity in the population, but that must be detected in a timely manner to reduce its negative effects on estomatognatic system.
Key words: deep bite, overbite, chewing dysfunction
Dentro de las maloclusiones menos conocidas y con grandes consecuencias para la integridad de la articulación témporomandibular y el aparato estomatognático, se encuentra la mordida profunda, caracterizada por el excesivo sobrepase vertical de los incisivos, lo cual determina una masticación con predominio del componente vertical, y muy poco desarrollo del componente horizontal. Esta característica reduce la eficiencia masticatoria y predispone un cuadro clínico de disfunción témporomandibular, caracterizado por una alta actividad de los músculos elevadores, disminuyendo también el espacio bucal funcional. (1-3)
La sobremordida es la superposición vertical de los incisivos y sufre cambios significativos a lo largo de todo el proceso de recambio dentario. Desde la dentición primaria, en la dentición mixta y hasta que se ha completado la permanente, muestra una gran variabilidad: aumenta ligeramente y luego disminuye, presentando una correlación significativa con estructuras faciales verticales como la altura de la rama mandibular y de los procesos alveolares, y también con el crecimiento de la mandíbula hacia delante durante la erupción de los dientes permanentes.(4)
La definición de mordida profunda, según Graber, citado por Cueto y cols. (1) se refiere a un estado de sobremordida vertical aumentada, en donde la dimensión entre los márgenes incisales dentales superiores e inferiores es excesiva. Este resalte dental es denominado overbite o sobremordida vertical y la norma es de 2 a 3 milímetros. Chaconas, citado por el mismo autor, plantea que se debe cuantificar a partir del porcentaje y menciona que existe una sobremordida vertical normal, cuando cerca del 20% de la superficie labial de los incisivos inferiores está cubierta por los incisivos superiores.
Según el estudio de salud bucal ENSAB IV en Colombia,(5) el 46,9% de los niños de la primera infancia (0 a 5 años) presentaron algún tipo de maloclusión, encontrando que entre el 2,73% y 5,87% presentaban escalón distal, el sobrepase se encontró aumentado en el 12,5%, y el 2,2% tenían mordida profunda. A pesar de que es difícil predecir los cambios individuales del resalte vertical de los incisivos a través del tiempo, el estudio de su desarrollo natural indica que este aumenta entre los 9 y 12 años de edad y que a partir de los doce años permanece relativamente estable. La razón es que la erupción dental condiciona el grado de desarrollo dentoalveolar vertical; de allí que el control vertical de la erupción de los dientes anteriores y posteriores, durante el periodo de dentición mixta, puede ser una estrategia acertada para lograr la corrección temprana y estable de la mordida profunda. De esta forma se evitan mayores alteraciones en el desarrollo tridimensional de los maxilares, debido a que el control vertical anterior o posterior durante el crecimiento, ayuda a mejorar la relación sagital de los maxilares. Adicionalmente, el tratamiento temprano reduce la ejecución de movimientos ortodóncicos verticales que son más difíciles de ejecutar y más inestables en pacientes adultos. Esto refuerza la importancia de que el estomatólogo general sea capaz de identificar este problema desde edades tempranas.(6)
Desde la perspectiva de la Atención Primaria de Salud en Estomatología y considerando los efectos nocivos que tiene la mordida profunda sobre el aparato estomatognático, así como el desconocimiento en la población general que no motiva a padres y pacientes a acudir a consulta, se plantea la necesidad de realizar la presente investigación cuyo objetivo es determinar las características clínicas, bucales y faciales, asociadas a la mordida profunda en escolares de 8 a 12 años del área de salud Cerro.
Se realizó un estudio descriptivo transversal para determinar las características clínicas, bucales y faciales, asociadas a la mordida profunda presente en 115 escolares de 8 a 12 años de tres escuelas primarias del área de salud Cerro, en el periodo comprendido entre mayo de 2019 y enero de 2020. Se consideraron los 8 años como edad límite inferior pues el brote incisivo se inicia a los 7 y tarda un año aproximadamente en ocupar verticalmente su posición definitiva. La mordida profunda fue determinada clínicamente al detectarse 4 mm o más de sobrepase anterior; más de la mitad de la corona de los incisivos inferiores cubierta si se toma en cuenta que la longitud vertical de un central inferior bien brotado es de aproximadamente 5 milímetros.
Se tomaron como criterios de inclusión para formar parte de la investigación los siguientes: consentimiento informado de los padres o representantes, presentar los cuatro incisivos centrales permanentes brotados, y no haber recibido anteriormente tratamiento ortodóncico ni encontrarse recibiéndolo en el momento de la recogida de datos. Como criterios de exclusión se plantearon: pacientes con síndrome de clase III, pacientes que no cooperaron desde el primer examen físico en la escuela, y pacientes con fracturas de las coronas de los incisivos superiores que dificulten la medición. El criterio de salida planteado fue no presentarse a la citación previamente coordinada desde la escuela por el estomatólogo.
En la escuela, se procedió a examinar con luz natural a todos los escolares en el intervalo de edad propuesto; este examen se realizó previa coordinación con la institución escolar mediante una carta de presentación entregada en la dirección del centro, notificando los propósitos de la investigación. Durante este examen se emplearon lápiz tinta y regla milimetrada. Una vez identificados los niños afectados se le entregó al maestro(a) la notificación para los padres donde se les citó formalmente a consulta en la clínica, detallando día y hora. Posteriormente, en la clínica, se procedió con luz artificial, set de clasificación, lápiz tinta, regla milimetrada y pie de rey para las mediciones intraorales, así como craneómetro para conocer el tipo facial. Todos los datos se recogieron en una planilla confeccionada por la autora para tales efectos. Las variables estudiadas fueron: edad, sexo, magnitud de la mordida profunda, resalte, anchura transversal, relaciones molar y canina, clasificación sindrómica de Moyer, disfunciones neuromusculares, tipo facial.
Para el procesamiento de los datos, estos fueron transcriptos a una hoja Excel, donde se realizó el procesamiento estadístico. Se calcularon los porcentajes para variables cualitativas y cuantitativas. Los resultados se presentaron en tablas.
Los niños que fueron examinados como parte del estudio, reciben los beneficios del Sistema Incremental establecido en el Programa Nacional de Atención Estomatológica Integral a la Población. Además de dichas acciones en la comunidad, algunos han recibido atención curativa por presentar caries dental. Ninguno ha recibido tratamiento ortodóncico y en entrevista informal con los padres, estos no conocían, hasta ese momento, que sus hijos eran tributarios de atención especializada por presentar maloclusión. De los 424 niños examinados en total, el 27.1% presentó mordida profunda. A continuación se exponen los resultados obtenidos en la investigación.
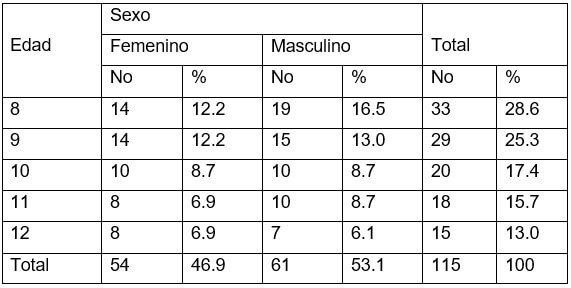
La tabla 1 muestra la distribución de pacientes con mordida profunda atendiendo a la edad y al sexo de los niños. Los varones reflejan afectaciones en el 53.1%. La edad de 8 años representó el 28.6%, decreciendo sucesivamente hasta los 12 años, donde se encontró compromiso vertical en el 13% de los pacientes.
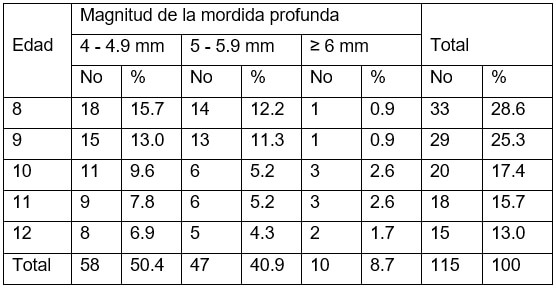
En la tabla 2 se aprecia la distribución de pacientes en función de la edad y la magnitud de la mordida profunda, destacando que el 50.4% de todos los afectados presenta sobrepase de 4 a 4.9mm, el primero de los intervalos fuera de la norma; siendo la edad de 8 años la más representada, 28.6%. El 13% de la muestra presenta cifras superiores o iguales a los 6mm.
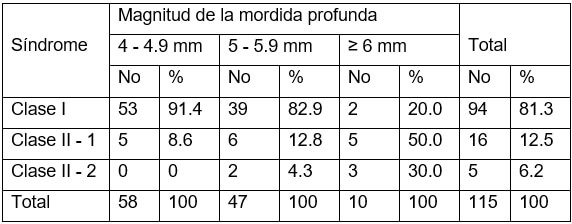
Los resultados que expone la tabla 3, muestran la relación entre la magnitud de la mordida profunda y la Clasificación Sindrómica de Moyer. Así, el 81.3% de los pacientes constituyen síndrome de clase I. En las dos primeras categorías de sobrepase aumentado, los pacientes con síndrome de clase I representan el 91.4% y 82.9% respectivamente. El 12.5% de los pacientes tienen mordida profunda asociada a la clase II división 1, mientras la clase II división 2 está presente en el 30% de los que poseen valores de sobremordida igual o superior a 6mm.
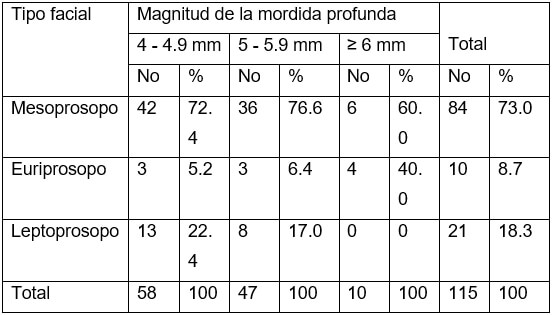
Como se puede apreciar en la tabla 4, que muestra la relación entre la magnitud de la mordida profunda y el tipo facial, el 73% de todos los examinados son mesoprosopos. El 40% de los que presentan tipo euriprosopo, tienen sobrepase igual o mayor a 6mm, no encontrando ningún caso dentro de esta categoría que mostrara un patrón leptoprosopo.
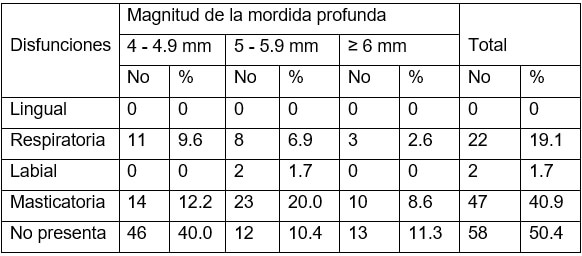
En la tabla 5 se aprecia la distribución de pacientes según magnitud de la mordida profunda y la presencia de disfunciones neuromusculares. El 50.4% no presenta disfunciones; de estos, el 40% se distribuye en el grupo de afectados con sobrepase entre 4 y 4.9 mm. La disfunción masticatoria representó el 40.9% de toda la muestra. No se encontró disfunción lingual en ningún individuo.
Según diversos autores, las modificaciones del sobrepase que se producen con la edad durante la infancia y pubertad, están relacionadas con los cambios en las arcadas dentarias y el crecimiento del maxilar y la mandíbula. Es por ello que como parte del desarrollo en estas etapas se observe una disminución paulatina del mismo en la medida que el niño va creciendo.
Camblor, citado por Ponce, (7) encontró en su estudio, mayor prevalencia de esta maloclusión entre los 8 y 11 años, con un valor de 48.9%. En la presente investigación se aprecia que a medida que aumenta la edad, disminuyen las afectaciones verticales discretamente, lo cual se corresponde con la evolución natural del sobrepase sin que necesariamente esté relacionado con verdaderas alteraciones esqueletales de repercusión futura. Llama la atención cómo se presentan los mayores compromisos, o sea, sobremordida igual o mayor de seis milímetros, en solo dos pacientes, a las edades de 10 y 12 años. Este elemento se corresponde con lo descrito por varios autores de que en algunos casos, las afectaciones más graves no se logran corregir con el crecimiento y persisten a pesar de él, relacionándose con patrones musculares fuertes y maloclusiones de mayor severidad.
En cuanto a las diferencias de comportamiento por el sexo, en una investigación realizada en la Universidad Cooperativa de Colombia,5 en las Clínicas de Especialización de Ortopedia Funcional, se reportó que la prevalencia mayor de mordida profunda se da en el género masculino, siendo este del 68% y en el género femenino, del 35%. No obstante, no parece haber muchas referencias en la literatura que muestren distinciones en cuanto al sexo y el comportamiento de la mordida profunda. El presente estudio coincide con el predominio de los varones como los más afectados.
Es importante recordar que en la población mundial predominan los pacientes con síndrome clase I, con diferente rango de prevalencia según la región geográfica. En Venezuela, Saturno, citado por Ponce y cols.(7) encontró un 57.5 % de Clase I. 15.9 % Clase II y 3.8 % de Clase III. Betancourt, en ese mismo país, reportó 62 % Clase I, 9.9 Clase II y 1.2 Clase III.
Siguiendo la misma línea de patrones faciales, las características de la cara de los individuos, concretamente el tipo facial, está en correspondencia con la dimensión vertical oclusiva. Según Huanca González, (8) el patrón facial se puede definir como la variación normal de las estructuras óseas faciales y musculares en los individuos. En relación al patrón esquelético, este se define como la característica particular de crecimiento que presenta cada individuo en el plano sagital y vertical: clase I, II y III. Ambos patrones determinan el desarrollo del crecimiento cráneofacial. El crecimiento cráneofacial en la especie humana, es un proceso dinámico y variado que está sujeto a las influencias ambientales, raciales, dentales y también genéticas.(9)
La mayor parte de los pacientes de este estudio son mesoprosopos; o sea, existe un balance entre el ancho y el largo de la cara. Este es un elemento favorable, pues de conjunto con las relaciones máxilomandibulares sagitales establecidas, que también muestran predominio de la clase I, se demuestra la correspondencia entre los resultados de los autores con los obtenidos por otros investigadores foráneos.
La disfunción masticatoria es una importante consecuencia de la mordida profunda. En pacientes que han presentado mordida profunda y luego han sido tratados, autores como Zhou y cols. citado por Rojas García,(10) demostraron que la función masticatoria mejoraba en un 71% mientras que Pahkala y Kellokoski, citados por el mismo autor, obtuvieron también resultados favorables en este sentido, con una mejoría con el 61% en la capacidad masticatoria.
Por otra parte no se reportan asociaciones entre la disfunción lingual y la mordida profunda, excepto en casos donde coexistan sobrepase y resalte aumentados y el efecto de la lengua se ejerza sobre los incisivos inferiores, clínicamente traducido en la aparición de diastemas. Por lo general, los pacientes con buen balance neuromuscular, como los que presentan clase I o clase II segunda división, no tienen desequilibrios musculares donde la lengua pueda causar efectos dentarios. En todo caso su papel es más determinante en las mordidas abiertas.(11)
En los respiradores bucales también se presenta mordida profunda pero adquirida como parte de todos los cambios que se producen en estos pacientes a punto de partida de la disfunción respiratoria, generalmente acompañada de hipotonía labial superior ante la imposibilidad de mantener el cierre, acuciado por una respiración deficiente.(12,13)
Es importante considerar la presencia de síntomas articulares en niños, tomando en cuenta que si a tan corta edad presentan manifestaciones, las posibilidades de desarrollar trastornos de la ATM a mediano plazo, son altas.(14)
El estomatólogo tiene la responsabilidad de detectar estos casos, que afortunadamente no son mayoría, para proveerles tratamiento temprano y sobre todo, información sobre su problema y la necesidad de tratarlo. Investigaciones como estas son necesarias para llamar la atención hacia problemas de baja prevalencia pero alta morbilidad.
La mordida profunda tuvo mayor representación a los 8 años, apreciándose un predominio de varones afectados respecto a las hembras. La mayoría de los pacientes presenta sobrepase aumentado en la primera de las tres escalas propuestas en cuanto a magnitud de la mordida profunda. El síndrome de clase I fue el más representado, así como el tipo facial mesoprosopo, evidenciando buen balance neuromuscular en una cantidad considerable de los niños afectados. La disfunción masticatoria fue la más frecuente.