Introducción
Las anomalías en forma, tamaño y número de los dientes pueden ocurrir tanto en la dentición decidua como permanente. (1). La etiología de las mismas es desconocida, aunque se asocia a factores genéticos y ambientales los cuales juegan un papel importante en su desarrollo. (2,3)
En dentición permanente son más frecuentes las fracturas en los tejidos duros como las fracturas coronarias y, por el contrario, en dentición primaria son las lesiones en el ligamento periodontal, como la subluxación (4) o la luxación (5-9).
Actualmente los traumatismos dentales constituyen la segunda causa de atención odontóloga y pediátrica después de la caries; sin embargo, en los últimos años están aumentando considerablemente, por los cambios producidos en la vida moderna, se piensa que, en un futuro muy cercano, la incidencia de las lesiones traumáticas constituirá el principal motivo de consulta y el factor etiológico número uno de la pérdida del tejido pulpar, convirtiéndose así en un problema de importancia epidemiológica.(0-12). En este orden de ideas, se puede citar a Ferreira de Miranda y colaboradores (13) los cuales relatan que en Brasil existe mayor prevalencia que en el resto del mundo.
Los sucesores que remplazan dientes deciduos que han sufrido un trauma con frecuencia presentan secuelas (1,2,6-8,13-17), lo cual se debe a la estrecha relación anatómica de los gérmenes de los incisivos permanentes con las raíces de sus predecesores, habiendo una barrera de tejido duro menor de 3mm. (1,7,8) Esto predispone al desarrollo de lesiones secundarias cuando el diente temporal sufre algún tipo de traumatismo. (1,5-8,13-15,18,19)
En el caso de las avulsiones, cuando el diente sale de su alveolo, en ocasiones, la corona se desplaza hacia vestibular, moviéndose, por lo tanto, la raíz hacia palatino y dañando el germen del sucesor, resultando frecuentemente la dilaceración coronal del sucesor permanente. (14,20)
Un correcto y oportuno diagnóstico garantiza un tratamiento adecuado (7,14), para la realización del mismo son necesarias además de la anamnesis (13), la realización de radiografías, que confirmen la anomalía. El tratamiento es un reto para el ortodoncista, el cual debe trabajar en unión con otros profesionales afines dando paso a la formación de un equipo multidisciplinario para el manejo de este tipo de entidad. (13,14,17,21)
La dislaceración de la corona es menos frecuente que la radicular (1,18,22) y ha sido escasamente descrita en un incisivo lateral mandibular, el presente caso describe el tratamiento multidisciplinario de un incisivo lateral mandibular con dilaceración de la corona con la presencia de un quiste apical asociado en una paciente con historia de avulsión dentaria en la dentición temporal.
Métodos
Se diagnosticó una paciente femenina de 12 años de edad, que acudió al servicio de Ortodoncia de la Clínica Estomatológica de Fomento acompañada de su madre refiriendo “sensación extraña” en zona de incisivo lateral inferior derecho, la misma presentó antecedentes de salud anterior y su historia estomatológica hace mención a un traumatismo previo en zona anterior derecha de la mandíbula a los tres años de edad con avulsión del incisivo temporal.
Al examen clínico se observó arco inferior alineado con el incisivo permanente lateral derecho de la mandíbula (Diente número 42) con dislaceración de la corona con una angulación labial de aproximadamente 90 grados en la zona cervical del diente. Se diagnosticó la presencia de una dislaceración de corona con un quiste periapical asociado y la consiguiente pérdida de la vitalidad pulpar.
Se discutió el caso interdisciplinariamente y se decidió de acuerdo al diagnóstico realizar tratamiento pulpo radicular, excéresis quirúrgica del quiste periapical y restauración temporal con corona de espiga por prótesis teniendo en cuenta la edad de la paciente.
Se realizó una revisión bibliográfica sobre dilaceración de corona entre enero y mayo de 2020. Se emplearon métodos del nivel teórico: analítico-sintético e histórico-lógico y del nivel empírico: análisis documental. Se evaluaron revistas de impacto de la Web of Sciencies relacionadas con este tema (34 revistas) y 1 libro.
En la búsqueda se priorizaron los artículos publicados en los últimos 5 años, así como los artículos clásicos del tema que habían sido citados por otros autores en sus estudios. Se consultaron las bases de datos de sistemas referativos MEDLINE, PubMed, Google Académico; Science Direct y SciELO, con la utilización de descriptores como "traumatic injury", “Dental anomalies", “Crown dilaceration", "dental trauma", "primary teeth”, “permanent teeth”, “sequelae" y sus contrapartes en español. Se incluyeron artículos tanto en idioma inglés como en español. Como resultado de la búsqueda se obtuvieron 92 artículos, que fueron tamizados con el propósito de conservar solo los que describieran mejor los elementos de la revisión además de su trascendencia y actualización. De esta manera el estudio se circunscribió a 35 artículos.
Después de seleccionar la información, se procedió a ordenarla cronológicamente, con el fin de propiciar una mejor aproximación al tema y su posterior análisis.
Para el procesamiento de la información se elaboró un cuaderno de recolección de datos, a través de Microsoft Office Excel 2013, donde se confeccionó un documento que recogió todas las revistas analizadas y la cantidad de artículos de esta temática encontrados en ellas.
Revisión de literatura
La dislaceración es una alteración del desarrollo raramente observada de la raíz dental descrita por primera vez por Tomes. El Glosario de Términos de la Academia Estadounidense de Endodoncia define la dilaceración como "una deformidad caracterizada por el desplazamiento de la raíz desde su alineación normal con la corona; puede ser una consecuencia de una lesión durante el desarrollo del diente. (23)
La misma puede ocurrir en la corona en la unión entre la corona y la raíz o en la raíz propiamente dicha debido a ello el uso común ha extendido el término para incluir un ángulo agudo de raíces deformadas. (21,22)
La dislaceración de la corona por su parte se refiere a una desviación aguda del eje longitudinal de la misma que puede deberse al desplazamiento no axial del tejido duro ya formado, en relación con el tejido en desarrollo no calcificado. (4,5,9,14,17,21)
La etiología de la dislaceración no se comprende completamente y no hay consenso entre los investigadores, aunque hay dos explicaciones predominantes: la causa más ampliamente aceptada es la lesión mecánica aguda del diente predecesor primario (1,5,7-10,17,18,20,24) que conduce a la dislaceración del permanente subyacente en desarrollo sucesivo diente. (22,23) La porción calcificada del germen permanente del diente se desplaza de tal manera que el resto de la parte no calcificada del germen permanente del diente forma un ángulo con él. (1,8,17,23)
Aunque la prevalencia de lesiones traumáticas en la dentición primaria oscila entre el 7 y el 47% según varios (4,7,9,10,13,14,18,25,26) , la incidencia de dientes permanentes dislacerados es muy baja y desproporcionada con respecto a la alta prevalencia de traumatismos Tsurumachi T (8) y de Amorim CS (9) refieren en su estudio del 3-9% . Por lo tanto, es poco probable que las lesiones traumáticas en la dentición primaria expliquen todos los casos de dislaceración y especialmente las de los dientes primarios. (23)
Cuando se desconoce un factor traumático, una segunda teoría se ocupa de una alteración del desarrollo de origen desconocido. Otros posibles factores contribuyentes mencionados en la literatura incluyen la formación de tejido cicatrízal (1,23), trastorno del desarrollo en el germen dental primario, hendiduras faciales, infección avanzada de los conductos radiculares, desarrollo ectópico de los gérmenes y falta de espacio, el efecto de las estructuras anatómicas, por ejemplo, el hueso cortical del seno maxilar, el canal mandibular y la fosa nasal, que pueden desplazar el diafragma epitelial, intubación orotraqueal y laringoscopia, así como la presencia de quistes, tumores, hematomas odontogénico, interferencia mecánica durante la erupción, como un diente primario anquilosado cuyas raíces son no reabsorbidas, trasplante de dientes, extracción de un diente primario, y factores hereditarios. (23)
Mecanismo que causa la dislaceración
La dilatación es uno de esos trastornos, cuya posición dependerá de la etapa de desarrollo del diente en el momento de la lesión. La fuerza de impacto sobre el incisivo primario que se dirige verticalmente se transfiere en la dirección del eje longitudinal y puede transportarse a lo largo del ápice hasta el germen dental no calcificado o parcialmente calcificado del sucesor permanente. (23)
Respecto a la edad en que se produce el trauma varios autores coinciden en señalar que el mayor porciento de afectaciones en los dientes permanentes ocurren cuando el paciente tiene dos años o menos de edad en el momento del trauma(1,4,5,8,15,18,25) ya que las coronas están en fases iniciales de formación (entre estadios de Nolla 0 y 6) (27), en este momento, la superficie bucal del diente incisivo maxilar permanente se vería afectada ya que el germen dental del incisivo superior permanente se encuentra en una posición palatina, por encima del ápice del incisivo primario.(23)
A la edad de 4-5 años, el germen dental del incisivo permanente se desplaza hacia la dirección labial, acercándose así a la raíz de reabsorción del diente primario. (23)
En esta edad crítica, cuando la corona del diente permanente está en relación directa con la raíz reabsorbida del antecesor primario, si el niño se lastima, la fuerza del impacto se transferirá a lo largo de una línea oblicua imaginaria que pasa por el borde incisal del incisivo permanente y un punto en el aspecto labial de su raíz recién formada. (23)
Se estima que la dirección de esta fuerza puede ser más significativa que su magnitud. A medida que la fuerza del impacto se transfiere directamente a las células de la vaina de la raíz epitelial de Hertwig, a través del extremo afilado de la raíz no formada del diente permanente, es posible causar un daño grave a pesar de las fuerzas relativamente suaves involucradas. El vértice de reabsorción del incisivo primario crea un punto de impacto con el borde incisal de la corona del incisivo permanente y hace que esta corona gire hacia arriba en su folículo dental. (23)
Después de la invasión al folículo, el epitelio del esmalte desplazado se activa en la nueva posición, dando lugar a una nueva forma de esmalte que se proyecta en el interior del conducto o externamente en la unión de la corona-raíz. (4,23)
Gamze A et al. (2) realizaron en Turquía un estudio retrospectivo con el objetivo de investigar la prevalencia de anomalías dentales en una población según el sexo y edad en pacientes que asistieron al Departamento de Radiología Oral, Universidad de Estambul, Facultad de Odontología encontrando la presencia de dislaceraciones en su estudio en primer lugar.
Por el contrario, Bardellini and col. (1) y GoswamiM y col (6) no registraron en su estudio esta lesión, respecto al sexo algunos estudios señalan que son más frecuentes en varones (4,10,27) aunque otros especifican no hay predilección por el mismo. (23) Es muy raro que ocurra en más de un elemento dental principalmente de la misma arcada. (23). Según Arenas M reportado por Faraoni JJ (5) después de haber sufrido un traumatismo, es más habitual el daño en la corona de los incisivos que en su raíz. Los incisivos centrales superiores son los dientes más afectados (70,6%), seguido de los laterales (20,6%) los caninos y por último los incisivos inferiores (8,8%). (5,8,10,28,29)
El diagnóstico para dislaceración, se inicia por la anamnesis (13,26) , con la historia estomatológica detallada y examen intraoral siendo el primer signo clínico la erupción de apenas un incisivo central o desvío de la secuencia normal de erupción, como incisivos laterales irrumpidos antes de los incisivos centrales, pero no se concluye clínicamente, es imprescindible el examen radiográfico (5,7,10,13,14,29), en ese mismo sentido Andreasen y Kahler (12) y Ferreira de Miranda (13) señalan en su revisión la importancia de tomar fotografías para complementar y concluir el diagnóstico. (28) Resulta oportuno señalar que un correcto diagnóstico es la llave del procedimiento certero (7,10,13,14,29), aspecto con el que coinciden los autores del presente artículo.
El tratamiento y el pronóstico del diente dependen del grado de deformidad, la porción dislacerada de la corona debe ser eliminada después de su erupción para evitar complicaciones futuras. Posteriormente se realizará una restauración definitiva. El fracaso eruptivo, requiere la exposición quirúrgica y la alineación de ortodoncia, seguido de una restauración estética. (4)
Estos casos por su complejidad se convierten en un gran desafío para el ortodoncista, principalmente en los casos más severos, el cual deberá actuar bajo el aspecto psicológico del niño, frente a la ausencia de un diente anterior y que en el caso de los pacientes adolescentes resulta aún más difícil la conducta a seguir por los cambios que suceden en esta etapa (5). Esto obliga al profesional a reflexionar sobre cuál será el mejor (por ejemplo, una intervención ortodóncica precoz, remoción de la obstrucción física si existe o extracción), aún en la dentición mixta, con el objetivo de componer la armonía de la sonrisa. (7,28)
Presentación del caso
Paciente femenina de 12 años de edad, que acude al servicio de Ortodoncia de la Clínica Estomatológica acompañada de su madre refiriendo “sensación de entumecimiento” en zona de incisivo lateral inferior derecho.
La paciente tiene antecedentes de salud anterior, su historia estomatológica hace mención a un traumatismo previo en zona anterior derecha de la mandíbula a los tres años de edad con avulsión del incisivo temporal, producto de una caída de sus pies en su casa. Según refiere la madre de la paciente, el diente permanente que reemplazó temporal perdido fue demorado en su erupción, pero solamente alrededor de un año y cuando lo hizo fue de esa forma que tiene en la actualidad en ese momento acudió con su hija a consulta y le informaron la posibilidad de realizar una mejora estética pero que la niña no deseó, refiere además que la Ortodoncista le comunicó la importancia de no cortar alimentos haciendo función de palanca con el diente y que ante cualquier síntoma debían acudir a consulta. Cabe agregar que la paciente, aunque en la sonrisa, reposo o al hablar no expone los incisivos inferiores si exterioriza preocupación por la alteración de forma del mismo.
Al examen clínico la paciente presenta neutroclusión de molares, incisivos centrales superiores ligeramente lingualizados, incisivos laterales superiores ligeramente vestibularizados arco inferior alineado con diastema de un milímetro entre el incisivo central y lateral inferior derecho de la mandíbula, el incisivo permanente lateral derecho (Diente número 42) con dislaceración de la corona con una angulación labial de aproximadamente 90 grados en la zona cervical del diente.
Se realizó radiografía periapical donde se constató la presencia de un área de rarefacción apical, que estaba constituida por una imagen radiolúcida, redondeada, rodeada por una cortical densa y bien delimitada, en región del periápice del diente afectado.
Teniendo en cuenta que el otro incisivo tenía una apariencia normal en la radiografía, y que la imagen del diente afectado era relativamente más corta y opaca en la zona del cíngulo y basado en los aspectos clínicos y radiográficos se diagnosticó la presencia de una dislaceración de corona con un quiste periapical asociado y la consiguiente pérdida de la vitalidad pulpar.
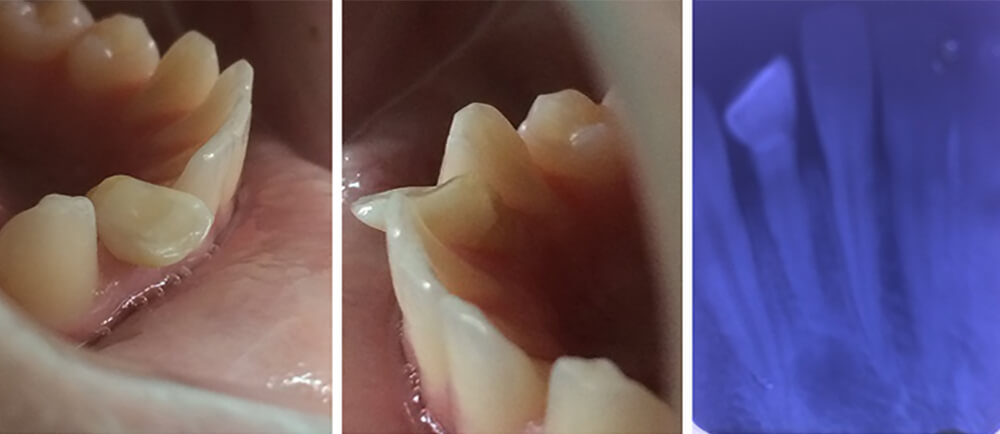
Figura 1: Fotografías iniciales laterales derecha e izquierda y radiografía inicial periapical.
Se discutió el caso interdisciplinariamente y se decidió de acuerdo al diagnóstico realizar tratamiento pulpo radicular, excéresis quirúrgica del quiste periapical y restauración temporal con corona de espiga por prótesis teniendo en cuenta la edad de la paciente. Los autores consideran que es muy importante una adecuada comunicación e interrelación entre todos los profesionales encargados del manejo del caso para lograr resultados favorables para el paciente.
Se aisló el campo operatorio y se realizó un corte en sentido mesiodistal de la corona dislacerada en sentido mesio-distal, a la altura de las papilas inter-dentarias, se utilizó pieza de mano de alta velocidad y fresa cilíndrica fina de carburo tungsteno. Dado que el eje de la corona y de la raíz son diferentes en dientes con dislaceración de la corona se procedió con cautela a realizar el acceso cameral, se palpó el contorno del hueso, así como se exploró con un explorador de doble extremo la zona cervical que había sido expuesta al realizar el corte de la corona y se realizó en el centro el acceso cameral.
A continuación, se procedió a la instrumentación del conducto. Primero, se determinó conductometría de 11,5 mm, que se comprobó mediante Rx. Se instrumentó hasta eliminar la zona de predentina con limas Hedstrom (hasta la #55, por las características del conducto de un incisivo lateral inferior). Al terminar la instrumentación, se irrigó de manera abundante con solución Dakin (hipoclorito al 0,5%), se aspiró y secó con conos de papel. Se colocó una bolilla de algodón con Dentofar (antiséptico y antinflamatorio) y se restauró de forma temporal con ionómero de vidrio. En la segunda visita se procedió a la obturación del conducto con gutapercha termoplástica y cemento sellador, mediante la técnica de condensación lateral. Se realizó Rx de comprobación que se indicó repetir a los 3,6 y 12 meses.
Aunque no se observaron signos o síntomas de enfermedad en las encías se realizó el sondeo periodontal el cual fue negativo por lo cual se descartó que existiera enfermedad periodontal inflamatoria inactiva y se pudo realizar la intervención quirúrgica en la paciente.
Posteriormente se procedió a realizar el tratamiento quirúrgico por parte del cirujano Maxilofacial con el objetivo de remover quirúrgicamente el quiste periapical.
Tratamiento quirúrgico
Se realizó una incisión semilunar a nivel de la encía adherida próximo al ápice dentario que involucró mucosa, submucosa y periostio, se procedió al decolado del mucoperiostio, a continuación se realizó primeramente la osteotomía y posteriormente ostectomía, se cureteó la cavidad quística y se procedió a realizar la apiceptomía del incisivo mandibular lateral derecho finalmente se irrigó el lecho quirúrgico con solución salina y se procedió al cierre quirúrgico con sutura reabsorbible tipo Catgut Crómico 4/0 y colocación de apósito de gaza estéril. Se dieron indicaciones postoperatorias que incluyeron reposo físico, antibióticoterapia con el uso de la amoxicilina 500(mg) 1 cápsula cada 8 horas, analgésicos Dipirona (500mg) 1 tabletas cada 6 horas primeras 48 horas y fomentos fríos en forma de compresas húmedas por fuera del sitio operado las primeras 24 horas, así como el uso de enjuagues salinos tibios a partir de las 24 horas de la cirugía por 5 días, finalmente se indicó dieta licuada primeras 24 horas, y blanda en los tres días posteriores.
El examen histopatológico confirmó la presencia de un quiste periapical con tejido inflamatorio asociado.
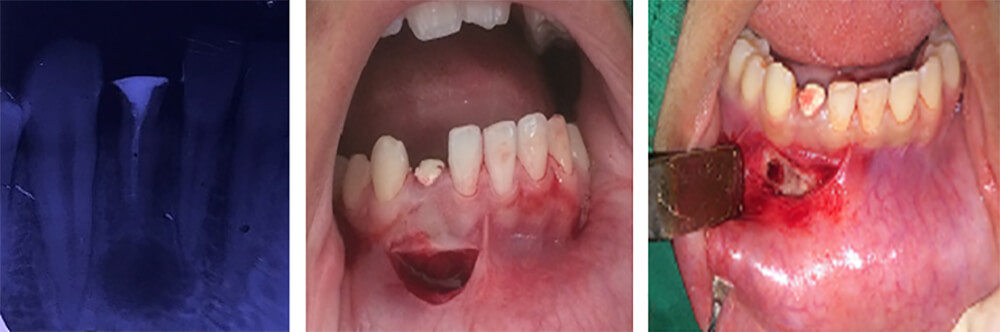
Figura 2: Radiografía de Obturación de Conducto, Fotografías iniciales del acto quirúrgico.
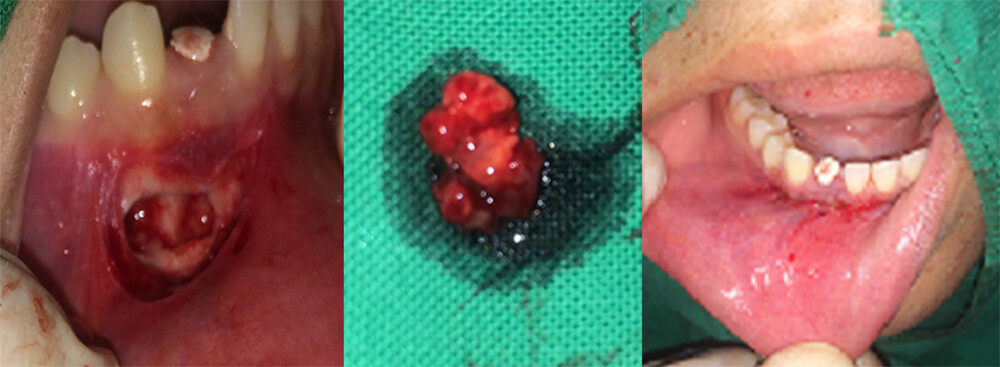
Figura 3: Fotografías finales del acto quirúrgico y lesión extraída.
A los 30 días, se prepararon los planos bucal y lingual. El plano bucal se realiza 0,5 o 1 mm por debajo del borde libre de la encía por razones biológicas y estéticas; el lingual se prepara a nivel de la encía. Estos planos convergen hacia la entrada del conducto radicular con una angulación aproximada de 45º con el eje longitudinal del diente. Los cortes se realizaron en 2 pasos:
- Se desbasta el plano con acercamiento a la gingiva, pero sin llegar a ella.
- Se emplea una piedra de rueda en posición de plano desbasta la raíz hasta el límite definitivo.
2. Se procede a la retirada del material obturante y preparación del conducto.
Se realiza la confección de corona provisional por el método directo mediante la carilla manufacturada con los siguientes pasos clínicos: debido a que la encía no ha adquirido su posición definitiva
- Selección del diente manufacturado.
- Selección y adaptación de pernos.
- Adaptación de la carilla.
- Lubricación del diente preparado.
- Llenado de la cara lingual con acrílico autopolimerizable.
- Colocación en la boca.
- Prueba oclusiva.
- Mantener en la boca hasta el endurecimiento del material y retirada de exceso.
- Retirada de la boca, recorte de los bordes.
- Cementación de la corona provisional
Esta rehabilitación protésica reviste gran importancia para restablecer el contacto del incisivo lateral mandibular con sus antagonistas evitando la extrusión de la raíz clínica remanente permitiendo no solo mejorar estéticamente la paciente sino además mantener su salud periodontal.
La corona definitiva se confeccionará una vez que el epitelio alcance su madurez lo que será favorecido por el contacto del diente restaurado con su antagonista.
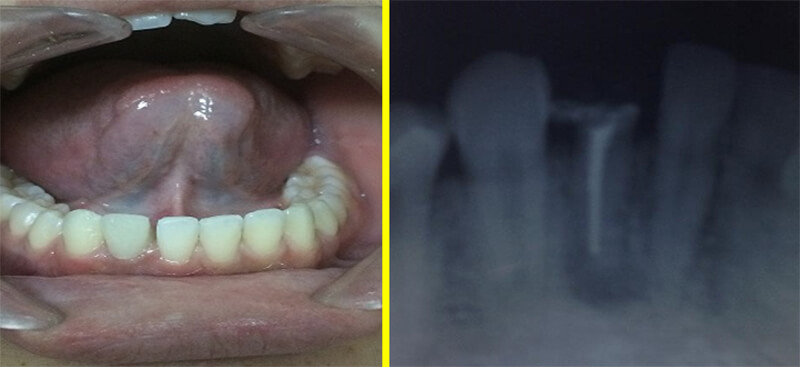
Figura 4: Corona Provisional Radiografía tomada a los 4 meses de operada la paciente en la cual se observa, aunque discretos, cambios radiográficos como reorganización del trabeculado óseo, con aumento del número de trabéculas lo que significa cicatrización de la zona intervenida quirúrgicamente.
Discusión del caso
La consecuencia de los traumatismos en la dentición temporal en los sucesores permanentes ha sido ampliamente descrita en la literatura (1,4,7,9,13,16,18,25,30,31) aunque dada la diversidad de secuelas que pueden provocar resulta difícil establecer una comparación entre los estudios publicados con anterioridad.
Estos efectos sobre los sucesores pueden variar según el tipo de lesión, la dirección e intensidad del impacto y la etapa de la odontogénesis en la que se encuentre el diente permanente en el momento de la lesión en los dientes primarios. (7,23)
Las concusiones y subluxaciones han sido reportadas como las lesiones que provocan menor consecuencias en los incisivos permanentes (4,7,16); no obstante, mientras más grave resulte el daño mayor serán las secuelas (7, 9, 13, 31), la gravedad del daño parece ser considerablemente mayor cuando el traumatismo es invasivo y severo como la intrusión o la avulsión en los dientes deciduos según varios autores. (1,4,6,8,9,15,18,19,25,31,32). La lesión del presente estudio fue una avulsión de ahí el daño del sucesor permanente con dislaceración de la corona, lo que coincide con los autores citados anteriormente.
La pérdida de un incisivo puede afectar la estética, las funciones que estos realizan, la calidad de vida, el desarrollo e integridad del arco dentario (pudiendo acortarse la longitud del mismo), pueden ser afectados en su desarrollo los sucesores permanentes, así como la erupción de los mismos e incluso pueden aparecer como consecuencia de estas pérdidas hábitos bucales deletéreos (23). En la etapa de la adolescencia puede afectar la autoestima de los pacientes como en el presente caso debido a su edad ya que se encuentra en la citada etapa y pudieran aparecer sentimientos de inferioridad, reclusión social, irritación entre otros. (13)
Según Bardellini (1) la dislaceración de la corona es una desviación aguda del eje longitudinal de la corona que puede deberse al desplazamiento no axial del tejido duro ya formado, en relación con el tejido en desarrollo no calcificado. Después de la invasión al folículo, el epitelio del esmalte desplazado se activa en la nueva posición, dando lugar a una nueva forma de esmalte que se proyecta en el interior del conducto o externamente en la unión de la corona-raíz. (1)
Varios autores refieren ocurre más frecuente en los dientes antero superiores Bardellini (1,5, 7,8,26,30,33) por su parte Muthumani T y Ozer SY referidos por Bolhari et al (17) exponen es menos prevalente en un incisivo mandibular. Igualmente, Lenzi et al. (7) no encontraron en su estudio lesiones traumáticas en los incisivos laterales inferiores, no obstante, existen algunos casos publicados ya, con esta localización. (8,17, 26,) En relación con esta última el caso descrito en esta publicación, coincide con una extraña localización la cual se ha descrito poco en la literatura, al tratarse de un incisivo lateral mandibular.
En lo que se refiere a las formas más comunes en la que se presenta, la dislaceración de corona con angulación palatina es más frecuente en los incisivos superiores según Bardellini E y colaboradores (1) y Singh H et al. (21); mientras que la angulación labial, es más común en los incisivos inferiores (1), como en el presente caso.
La edad del paciente en el momento en que sufre el traumatismo resulta esencial para el resultado del mismo en su predecesor permanente como mencionan algunos investigadores (1,7,9,13,17,18, 25) , a edades más tempranas el daño resulta mayor varios autores citan la misma alrededor de los dos y medio años(1,4,5,8,15,18,25) .La adolescente del presente caso sufrió a los tres años la avulsión del incisivo temporal lateral mandibular y parece a criterio de los autores, haber sido la causa de la dilaceración del incisivo permanente, coincide con la edad del reporte de caso expuesto: Tsurumachi (8) así como Bolari B y Von Arx T referidos por Bardellini (1) ,sin embargo Lenzy et al.(7) refieren alrededor del año la mayor ocurrencia de consecuencias.
Diferencias en cuanto al sexo han sido informadas por algunos investigadores; Tewari N (15) y Batista Sánchez (10), reseñan varios autores en sus estudios que encontraron el sexo masculino como el más afectado por traumatismos. De la misma manera lo obtuvieron más frecuente en varones otros estudiosos del tema (4,10,15,27,30), por el contrario, Oldin A (34), no refiere diferencias en cuanto al sexo..
La Caída es la causa más común de luxaciones dentarias en la dentición temporal según revelan diversos científicos (5,6,9,10,31,34), en ese mismo sentido pueden afectar, además, la práctica de deportes y los accidentes automovilísticos, retraso mental y enfermedades convulsivas, sin olvidar al niño maltratado y las situaciones de abuso. (11,13,26) El presente caso difiere con la causa descrita por Singh H (21) aunque el referido autor presenta una dislaceración de corona de un incisivo central maxilar.
En cuba en un artículo publicado por Batista Sánchez (10) se expone que los autores León Valle y Viñas García encontraron relación entre los mismos y las caídas al inicio de la movilidad. Sin lugar a dudas, la incidencia de lesiones por traumas se incrementa con el propio desarrollo psicomotor del niño, cuando comienza a caminar y correr criterio en que los autores coinciden con los estudios de Batista (10) y De Amorin (9) . Existe similitud entre el caso expuesto y los autores anteriormente señalados pues la mamá de la paciente manifestó en el interrogatorio la caída de su hija mientras corría a los tres años de edad.
El tratamiento de elección será tan conservador como sea posible, pero tan radical como sea necesario, según la severidad de la lesión y previo análisis de las características individuales del paciente (17). El mismo puede incluir la extracción dental, autotransplante, reposición del diente; incluso quirúrgica, y puede incluir la necesidad de tratamiento Ortodóncico (1,18,20) para cerrar espacios o enlazar el diente, como especifican en su estudio Ferreira de Miranda Y colaboradores (13) de Amorím CS. (9) Singh H (21) reconoce en ocasiones es necesario la apiceptomía después del tratamiento pulpo radicular; incluso puede ser necesaria la restauración protésica del paciente, además, como en el caso expuesto que se rehabilitó con corona de espiga después del tratamiento a la raíz y la extracción del ápice.
Tsurumachi T (8) concluyó en su investigación que el tratamiento de los incisivos mandibulares es a menudo más difícil que el de los incisivos maxilares teniendo en cuenta la morfología de las raíces si se precisa de un tratamiento pulpo radicular y que además en muchos de los casos es necesaria la apiceptomía para la eliminación del fragmento apical por posibles complicaciones que pudieran presentarse, como en el presente reporte. (8)
Es evidente entonces que el tratamiento, devuelve la estética, función, apariencia y autoestima al paciente y que si bien no elimina los impactos que tuvo en los sucesores permanentes el daño del traumatismo en la dentición temporal minimiza el mismo en la paciente con el tratamiento multidisciplinario realizado.
En el seguimiento de estos pacientes que sufrieron traumatismos en la dentición temporal no solo son necesarios la evaluación y tratamientos inmediatos sino además los controles a largo plazo, como refieren en su estudio algunos autores (1,8,13,14,17), es necesario también en opinión de los investigadores de esta presentación, una adecuada comunicación con padres y pacientes para evitar futuras complicaciones y tratamientos más agresivos.
Las personas en general no están bien informadas sobre los riesgos del trauma en la dentición decidua y permanente y lo que se puede hacer para evitarlos. Es importante, además, ser muy claros al dar las indicaciones a los padres de familia ya que su cooperación y entendimiento es vital para la evolución satisfactoria, así como para lograr resultados óptimos, por lo que es necesario comprometerlos en el seguimiento de los pacientes.
Por todo lo dicho es necesario investigar y divulgar las secuelas de los traumatismos en la dentición temporal sobre los dientes permanentes pues resulta imprescindible entender las secuelas de los sucesores permanentes por lesiones traumáticas de los temporales (7,11,13,35), las consecuencias del trauma pueden marcar para toda la vida a un paciente (13) y aunque las mismas no serán eliminadas con el tratamiento, según criterio de los autores de la publicación, pueden ser minimizadas con un diagnóstico y tratamiento certero.
El presente caso sirve como ejemplo, para insistir en las severas consecuencias que pueden provocar las lesiones traumáticas de los incisivos primarios en los sucesores permanentes, para los autores este constituye el primer caso apreciado en la práctica Ortodóncica.
En opinión de los autores para el manejo de estos casos es imprescindible, la colaboración de especialistas de diferentes áreas de la estomatología con el comprometimiento de los mismos en la solución de caso clínico, así como la elaboración de un plan de tratamiento multidisciplinario.
Conclusiones
Se logró con el tratamiento multidisciplinario, devolver la anatomía, la estética y la función al diente dislacerado. Además de optimizar la función de la guía incisiva. Se mejoró la sonrisa y el aspecto psicológico de la paciente. Se concluyó que la prevención temprana de los traumatismos y el control radiográfico postrauma son esenciales para diagnosticar este tipo de anomalías y sus complicaciones.
Agradecimientos: Los autores queremos dar las gracias a los padres de la paciente por su consentimiento para la presentación del caso y a la paciente por su colaboración con el tratamiento.
Conflicto de intereses
Los autores confirmamos que no existen conflictos de intereses.
Referencias Bibliográficas
- Bardellini E, Amadori F, Pasini S, Majorana A. Dental Anomalies in Permanent Teeth after Trauma in Primary Dentition. J Clin Pediatr Dent.[Internet] 2017[Citado enero 17 2020];41(1):5–9. Disponible en: https://doi.org/10.17796/1053-4628-41.1.5
- Gamze A, Yeliz G, Ceren G, Ilknur Ö, Özlem F, Taha E Et Al., The Prevalence of Dental Anomalies in A Turkish Population. J Istanbul Univ Fac Dent. [Internet] 2015[Citado enero 17 2020];49(3):23-28. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5573501/pdf/jiufd-049-023-b.pdf
- Laganà G, Venza N, Borzabadi-Farahani A, Fabi F, Danesi C, Cozza P. anomalías dentales: la prevalencia y las asociaciones entre ellos en una gran muestra de sujetos no ortodoncia, un estudio transversal. BMC Oral Health. [Internet]2017[Citado mayo 11 2020]; 17: 62. doi:10.1186 / s12903017-0352
- Mendoza-Mendoza A, Iglesias-Linares A, Yañez-Vico RM, Abalos-Labruzzi C. Prevalence and complications of trauma to the primary dentition in a subpopulation of Spanish children in southern Europe. Dent Traumatol. [Internet]2015[Citado Febrero 12 2020];31(2):144–9.Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/edt.12147
- Faraoni JJ, Azevedo DT, Almeida CG, et al. Restorative treatment on permanent teeth with enamel hypoplasia caused by trauma to the primary predecessors. J Dent Health Oral Disord Ther. [Internet]2017[Citado Febrero 12 2020];8(4):535‒537. DOI: 10.15406/jdhodt.2017.08.00288
- Goswami M, Rahman B, Singh S. Outcomes of luxation injuries to primary teeth-a systematic review. Journal of Oral Biology and Craniofacial Research. [Internet]. 2019 [cited 2020 Apr 17]. Available from: https://doi.org/10.1016/j.jobcr.2019.12.001 Get rights and content
- Lenzi MM, Da Silva Fidalgo TK, Luiz RR, Maia LC. Trauma in primary teeth and its effect on the development of permanent successors: a controlled study. Acta Odontologica Scandinavica [Internet]2018 [Citado mar 19 2020]. Disponible en: https://doi.org/10.1080/00016357.2018.1508741
- Tsurumachi T, Hirano Y, Hira A, Aida Y, Ogiso B. Developmental disturbance of a mandibular central incisor following trauma to the primary predecessor. Journal of Oral Science. [Internet] 2015[ cited 2020 Apr 17]; 57 (2): 157-160 http://jos.dent.nihon-u.ac.jp/journal/57/2/P157-P160.pdf
- de Amorim CS, Americano GCA, Moliterno LFM, de Marsillac MWS, Andrade MRTC, Campos V. Frequency of crown and root dilaceration of permanent incisors after dental trauma to their predecessor teeth. Dent Traumatol. [internet] 2018 Dec[ cited 2020 May 9] ;34(6):401-405. doi: 10.1111/edt.12433.
- Batista Sánchez T, Tamayo Ávila JO, Soto Segueo M, Paz Gil L. Traumatismos dentarios en niños y adolescentes. Correo Científico Médico de Holguín [internet]2016; [cited 2020 mar 19]; 20 (4):741-756.Disponible en: https://www.medigraphic.com/pdfs/correo/ccm-2016/ccm164l.pdf
- Cardoso AM, Silva CR, Gomes LN, Gomes MD, Padilha WW, Cavalcanti AL. Dental trauma in brazilian children and adolescents with cerebral palsy. Dent Traumatol [Internet] 2015[ cited 2020 Apr 17]; 31(6):471-6. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/edt.12184
- Andreasen FM, Kahler B. Diagnosis of acute dental trauma: the importance of standardized documentation: a review. Dental Traumatology [Internet] 2015[ cited 2020 Apr 17]; 31: 340–349; doi: https://onlinelibrary.wiley.com/doi/full/10.1111/edt.12187
- Ferreira de Miranda MS, Barreto Ramos A, Vasconcelos Moro AF, Faro Wanzeller B, Almeida da Silva T, Lamosa AC, Sayão de Miranda M. O trauma dental de pequena extensão em crianças e adolescentes e sua relação com a saúde pública. Adolesc. Saude, Rio de Janeiro.[Internet] 2017 Jun. [ cited 2020 May 9]; 14( 2):154-162,Disponible en: https://s3-sa-east-1.amazonaws.com/publisher.gn1.com.br/adolescenciaesaude.com/pdf/v14n2a17.pdf
- Costa V, da Silva-Júnior I, Shqair A, Gastmann A, Baldissera E, Goettems M, Torriani D, Baldissera RA, Martins TM. Fusion of permanent teeth as post-traumatic sequelae of trauma in primary dentition: A case report with fifteen years of follow-up. J Clin Exp Dent. [Internet] 2018[ cited 2020 feb 18];10(7):709-12. Disponible en: http://www.medicinaoral.com/odo/volumenes/v10i7/jcedv10i7p709.pdf
- Tewari N, Mathur VP, Singh N, Singh S, Pandey RK. Long- term effects of traumatic dental injuries of primary dentition on permanent successors: a retrospective study of 596 teeth. Dent Traumatol. [Internet] 2018[ cited 2020 Apr 17]; 34:129–34. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/edt.12391
- Lauridsen E, Blanche P, Yousaf N, Andreasen JO. The risk of healing complications in primary teeth with intrusive luxation: a retrospective cohort study. Dent Traumatol. [Internet]2017[Citado febrero 18 2020]; 33:329–36.Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/edt.12341
- Bolhari B, Pirmoazen S, Taftian E, Dehghan S. A Case Report of Dilacerated Crown of a Permanent Mandibular Central Incisor. J Dent (Tehran). [Internet] 2016 Nov [ cited 2020 Apr 17] ;13(6):448-452.Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5318502/pdf/JOD-13-448.pdf
- Lenzi MM, Alexandria AK, Ferreira DMTP, Maia LC. Does trauma in the primary dentition cause sequelae in permanent successors? A systematic review. Dent Traumatol. [Internet]2015 [ cited 2020 Apr 17] ;31(2):79–88. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/edt.12149
- Skaare AB, Aas AL, Wang NJ. Enamel defects on permanent successors following luxation injuries to primary teeth and carers’ experiences. Int J Paediatr Dent. [Internet]2015 [ cited 2020 Apr 17] ;25(3):221‒228. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/ipd.12136
- Andreasen J, Andreasen F, Anderson L. Texto y atlas a color de lesiones traumáticas a las estructuras dentales. 4ª ed. Oxford, Amolca; 2010: 225-234, 533-537, 542-564.
- Singh H, Kapoor P, Sharma P, Dudeja P, Maurya RK, Thakkar S. Interdisciplinary management of an impacted dilacerated maxillary central incisor. Dental Press J Orthod. [Internet] 2018 May-Jun[ cited 2020 feb 18];23(3):37-46. Disponible en: https://doi.org/10.1590/2177-6709.23.3.037-046.oar
- Ledesma-Montes C, Hernández-Guerrero JC, Jiménez-Farfán MD. Frecuencia de dilaceración en una población escolar mexicana. Revista de Odontología Clínica y Experimental. [Internet] 2018 [ cited 2020 feb 18 ]; 10 (7): 665-667. doi: 10.4317 / jced.54368
- Walia PS, Rohilla AK, Choudhary S, Kaur R. Revisión de la dilatación del incisivo central maxilar: un desafío interdisciplinario. Revista Internacional de Odontología Clínica Pediátrica . [Internet] 2016 [ cited 2020 Apr 17]; 9 (1): 90-98. doi: 10.5005 / jp-journals-10005-1341 34.
- Qassem A, Martins Nda M, da Costa VP, Torriani DD, Pappen FG. Long-term clinical and radiographic follow up of subluxated and intruded maxillary primary anterior teeth. Dent Traumatol. [Internet] 2015 [ cited 2020 Apr 17];31:57-61. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/edt.12135
- Costa VPP, Goettems ML, Baldissera EZ, Bertoldi AD, Torriani DD. Clinical and radiographic sequelae to primary teeth affected by dental trauma: a 9-year retrospective study. Braz. oral res. [Internet]. 2016 Aug 18 [cited 2020 Apr 17] ; 30( 1 ): 89. Disponible en: https://doi.org/10.1590/1807-3107BOR-2016.vol30.0089.
- Filippi A, Krastl G, Lussi A. Dilazeration bleibender Zähne nach Milchzahntrauma. Swiss Dental Journal SSO.[internet]2016[ cited 2020 Apr 17]; 126 (1). Disponible en: https://www.sso.ch/fileadmin/upload_sso/2_Zahnaerzte/2_SDJ/SDJ_2016/SDJ_1_2016/SDJ_2016-01_thema-des-monats.pdf
- [ cited 2020 Apr 17];18(1):86–9. Disponible en: https://www.ajol.info/index.php/njcp/article/view/111615
- Azevedo CD. et al. Dilaceração radicular: relato de caso clínico. Revistas, Rio de Janeiro. [internet] 2016 jun [ cited 2020 Apr 23]; 72(1.2): 118- 121. Disponible en: http://revodonto.bvsalud.org/scielo.php?pid=S0034-72722015000100023&script=sci_arttext&tlng=pt
- Hernández-Hernández Eder, Vargas Servin Laura, Medina Solís Carlo, Varela Ibañez Carlos, Anton Baños Maria. Manejo inmediato de intrusión dental y lesión en tejidos blandos: Reporte de caso. Rev. Estomatol. Herediana [Internet]. 2015 Jul [cited 2020 Apr 17] ; 25( 3 ): 218-223. Disponible en: http://www.scielo.org.pe/pdf/reh/v25n3/a07v25n3.pdf
- Cully JL, Zeeb K, Sahay RD, Rashmi D, Gosnell E, Morris H, Thikkurissy S. Prevalence of Primary Teeth injuries Presenting to a Pediatric Emergency Department. American Academic of Pediatric Dentistry [internet] 2019 March-April [cited 2020 Apr 23];41(2): 139-139. Disponible en: https:/www.ingentaconnect.com/content/aapd/pd/2019/00000041/00000002/art0008
- Cho VYY, Anthonappa RP, King. Unusual sequelae of a subluxated primary incisor on its permanent successor tooth. Case report. Dental Traumatology. [internet]2019; [cited 2020 Apr 17]; 35:80–84. DOI: 10.1111/edt.12430
- Ritwik P, Massey C, Hagan J. Epidemiology and outcomes of dental trauma cases from an urban pediatric emergency department. Dent Traumatol [internet]2015 Apr; [cited 2020 Apr 23];31(2):97-102. https://onlinelibrary.wiley.com/doi/abs/10.1111/edt.12148
- Salek F, El Idrissi I, El Alloussi M, Zaoui F, Azaroual MF. Corono-radicular dilaceration of a maxillary central incisor: A case report. Int Orthod [Internet]2019 Jun 25. [ cited 2020 May 9]; (19)30099-3. doi: 10.1016/j.ortho.2019.06.023.
- Oldin A, Lundgren J, Norén JG, Robertson A. Temperamental and socioeconomic factors associated with traumatic dental injuries among children aged 0–17 years in the Swedish BITA study – A longitudinal Swedish multicenter study. Dent Traumatol [internet]2015 Oct; [cited 2020 Apr 17] ;31(5):361-7. Disponible en: https://doi.org/10.1111/edt.12148
- Petti S, Glendor U, Andersson L. World traumatic dental injury prevalence and incidence, a meta-analysis—one billion living people have had traumatic dental injuries. Dent Traumatol. [internet]2018; [cited 2020 Apr 23]; 34:71–86. Disponible en: https://onlinelibrary.wiley.com/doi/epdf/10.1111/edt.12389